作者:邵鸣 肖玉珍 山西省永济市肝胆胃病专科医院
本文为作者授权医脉通发布,未经授权请勿转载。
病例资料
患者杨某,男,14岁,山西籍人。患者因“腹胀、间断
现病史:患者于40天前无明显诱因出现腹胀、间断发热,体温最高达39℃,在当地诊断不明确给予输液治疗,双下肢水肿消退,仍感腹胀。2009年4月9日就诊于某医院,诊断为:
流行病学史:否认与肝炎患者密切接触史。无输血史。预防接种史不详。
既往史:否认
个人史:生于本地,未到过疫区,无不良嗜好。
家族史:否认家族中有相关疾病史。
体格检查
体温:37.4℃
辅助检查
肝功能:TBil 108.0umol/L,DBil 54.40umol/L,IBil 53.60umol/L, ALT 214.0U/L,AST 417.0U/L,ALP 129.0U/L,GGT 143.0U/L,ChE 2868.3U/L,TP 56.4g/L,Alb 29.4g/L,TBA 97.0umol/L,BS 4.26mmol/L。肾功能、血脂:正常。电解质:钙:2.01mmol/L,余正常。
胸片:心脏略大。
腹部超声:1.肝大(最大斜径15.3cm,肝尾状叶大小7.8×3.9cm)、肝实质光点密集;2.脾大(肋间厚4.5cm);3.胆囊壁水肿;4.少量腹水。
初步分析诊断
临床上引起
肝脏
初步诊断:
1.肝硬化失代偿期 2.低蛋白血症 3.腹腔积液 4.
治疗:给予保肝、退黄、抗感染、纠正低蛋白血症(
结果回报:自身免疫性肝病抗体组合:阴性。CMV-IgM抗体、CMV-IgG抗体:阴性,CMV-DNA定量:阴性;EB病毒壳抗原、IgM抗体:阴性;EB病毒DNA定量:正常。结合检查结果,自身免疫性肝病、EB病毒感染、
肝穿刺就是肝脏组织活检,对疑难肝病的诊断有可靠的实用价值。肝穿刺已成为简便、安全、有效的肝病诊断方法之一。肝穿刺检查的作用:1.有利于多种肝病的鉴别诊断。2.了解肝脏病变的程度和活动性。3.提供各型病毒性肝炎的病原学诊断。4.发现早期、静止或尚在代偿期的肝硬化。5.有利于药物的选择和药物的疗效判断。6.鉴别黄疸的性质和原因。7.作为慢性肝炎病情、预后的评判指标。8.可以进行诊断性治疗。
2009年4月23日在超声引导下为患者行肝组织活检穿刺术。取肝组织标本1条,用10%福尔马林溶液固定,送北京中日友好医院病理科检查。肝穿结果如下:
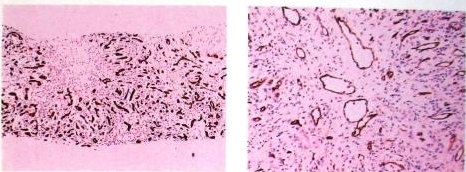
镜下检查:送检肝穿组织长1.5厘米,肝实质弥漫破坏,除汇管区周围带散在少数肝细胞结节外,余部肝窦均已塌陷纤维化,在小叶中心带纤维化组织内可见多数扩张的血管(免疫组化:CD34+,见右图),周围带大量细胆管增生(提示大片肝细胞坏死后汇管区周围干细胞活跃增生。免疫组化:CK7+,见左图),伴散在单个核细胞浸润。
病理诊断:(肝穿)肝静脉回流受阻,早期肝硬化,结合临床考虑为Budd-chiari综合征。
2009年5月10日
此患者肝硬化是由布-加综合征导致的。
最后诊断
1.布-加综合征 2.低蛋白血症 3.腹腔积液 4.食管胃底静脉曲张
随访:患者因经济原因出院,建议转上级医院进一步诊治。出院后患者在家中出现发热,1月后患者死亡。
讨论
布-加综合征(Budd-Chiari syndrome,BCS)亦称肝静脉阻塞综合征,是指由于各种原因造成肝静脉或肝段下腔静脉部分或完全阻塞,使肝静脉回流受阻,引起
BCS是一种罕见疑难病,因其无明显特异性症状,常易被误诊误治,因其临床症状及其转归酷似肝炎后肝硬化,故有人称该病是肝炎的“姐妹”病。该病的误诊误治率相当高,据统计,该病误诊率高达83.6%。本病的发病多为青壮年,多在20~45岁之间,男性多于女性,多数发病缓慢。BCS的影像学诊断是最重要的诊断方法。非创伤的检查方法主要为超声、CT和MRI。
BCS在临床上可分以下类型:1.无症状型:虽有肝静脉血栓形成,但无明显循环障碍,仅在肝静脉造影,B超检查时偶然发现。2.急性型:起病急,有上腹剧痛、恶心、
此患者分析为第3型,即慢性型,因腹部CT、肝穿刺结果均提示肝硬化,说明病程已经很长了,如病程短,不会形成肝硬化。
这例患者提示我们,临床医生应有BCS的知识储备,不至于误诊。
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿 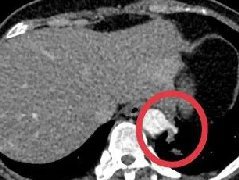 肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔