作者:刘圣琛,赵振然,高学强,姚维成,青岛大学附属医院
1.引言
2.临床资料
患者女,51岁,因无明显诱因出现视力减退及视野缺损7日入院,以左眼较为严重,伴头晕、恶心、
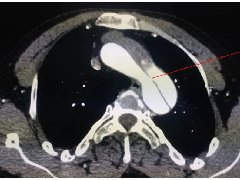
内分泌实验室检查未见明显异常,行颅脑CT示:蝶鞍扩大,鞍底下陷,鞍区及鞍上见团块状稍低密度影,边界欠清(见图1(a));鞍区MR动态增强示:蝶鞍扩大,鞍底下陷,鞍内及鞍上可见不规则短T1长T2信号,信号欠均匀(见图1(c)~(f));动态增强扫描边缘可见延迟强化,大小约41mm×38mm×25mm,边界清晰,视交叉受压上抬,移位,垂体柄显示不清,右侧海绵窦受累(图1(b)),考虑垂体瘤卒中。
入院后给予完善相关检验检查及术前准备,为患者行手术治疗,手术采取经鼻蝶窦入路,内镜下探查鼻腔,将右侧下鼻甲、中鼻甲推向外侧,显露蝶窦口,电灼,切开蝶窦口内下方粘膜,取2cm×2cm
见鞍内肿瘤质地软,灰红色,血供丰富,内镜下,用环形刮匙和取瘤镊分块切除肿瘤,切除过程中可见瘤体内存在血块,肿瘤镜下全切,术中鞍膈塌陷良好,未见脑脊液漏,蝶窦腔内填塞
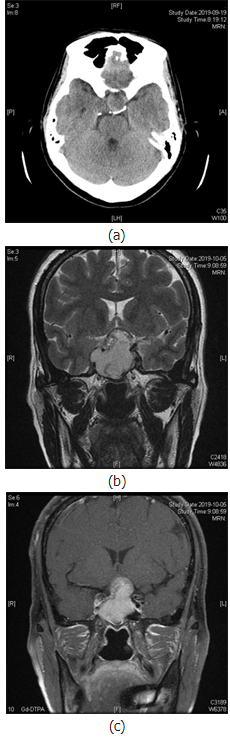
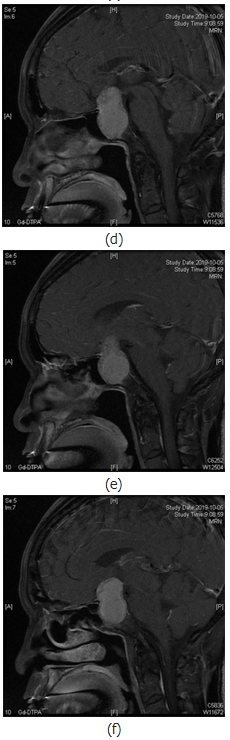
图1.患者影像学检查资料。图1(a)示CT扫描下鞍区占位中存在低密度赢;图1(b)示鞍区平扫T2相鞍区占位内长短不一信号;图1(c)示增强磁共振扫描中鞍区占位内不均一信号;图1(a)~(c)均示垂体瘤内部有异常液体存在;图1(d)~(f)鞍区
3.讨论
3.1 垂体瘤卒中流行病学及分类
本病的发病率与其临床病理诊断标准有关,目前常见将其分为暴发型与寂静型,由于寂静型卒中常是由病理学调查才能最终证实垂体瘤坏死及出血的发生,因而对垂体瘤卒中流行病学的调查常因是否单纯仅统计暴发型而呈现巨大差异,总体来看垂体瘤卒中发病率为5%~10%,寂静型占据大多数,少部分为暴发型,考虑颅内肿瘤出血所有类型中,
3.2发病机制
目前存在三种看法:1)垂体上动脉压迫学说:垂体瘤生长过快导致其血液供应相对不足或瘤体向鞍上发展,起营养血管即小梁动脉垂体上动脉分支在鞍膈垂体柄切迹处受压,致瘤体缺血坏死;2)垂体瘤血管较为复杂,血窦形态不一,随垂体瘤不断扩大且血窦管壁较薄,会造成局部血管因受压而出现出血破裂;3)肿瘤自身血管脆弱及动脉硬化性血栓造成血管栓塞。这三种学说可以解释相当一部分的垂体瘤卒中,但目前垂体瘤出血卒中的原因仍无法得到完美的诠释。
3.3.临床表现及其影像学诊断
目前主流研究及其结果认为,垂体瘤卒中的临床表现主要与以下方面的严重程度有关,这些分别为坏死,出血程度及其范围和压迫方向及受压组织功能,目前比较常见的表现中有:
1)
2)垂体瘤体积的短时间内的迅速增大可造成颅内组织及神经受压而表现出对应的症状,如复视、视力急剧下降、盲点扩大,视野部分缺损或完全缺损等视神经受压症状,此时多表现为双颞侧偏盲,象限盲目前多见,少见鼻侧视野缺损,严重者甚至可见单眼或双眼全盲,本例患者首发表现即典型此类。而当卒中的垂体腺瘤压迫动眼神经、滑车神经、外展神经时,可表现为眼外肌麻痹。
如果肿瘤已侵袭至海绵窦,可将瘤体内部压力传导至海绵窦外侧壁,这时由于营养神经的血管将会受压可能会造成动眼神经的功能障碍,本例中海绵窦受侵袭可见,但可能因为肿瘤向鞍上方向生长,造成海绵窦压迫症状未出现,这也可能与患者视神经受压眼中有关,有些人还可出现下丘脑压迫,此时患者将出现尿崩症;
3)垂体腺瘤卒中还可造成对剩余正常垂体组织的压迫,并导致较大的内分泌改变,部分功能性垂体腺瘤甚至可因此出现短暂的临床症状改善,不过这种内分泌改变多出现在垂体瘤卒中出血量不大的情况,但若受压的组织本身为正常的垂体分泌部,且患者本身为无功能性的垂体腺瘤,垂体功能不足的症状可能会非常明显,且这种功能不足常常是不可逆的。
在本例中,可见患者出现迅速增加的视野缺损及视力减退,但是患者辅助检验检查未示患者出现明显的内分泌功能低下,患者自诉头痛,头晕,考虑可能与该次垂体瘤卒中颅内压升高有关,但患者出院后复查过程中发现患者存在
目前垂体瘤卒中的诊断中影像学诊断占据了十分重要的意义:1)X线平片:蝶鞍扩大,前床突消失,鞍底变薄或破坏;2)
根据MRI检查可将垂体瘤卒中分为4型:中央型——卒中部位位于中路中央,肿瘤周围组织完整,术中多在切除部分肿瘤组织后发现陈旧性血块或坏死囊变的液体,也被称为靶心征。
周围型——卒中部位位于肿瘤的周边,残存的肿瘤组织和正常的垂体常被挤压到一侧,在这一类型中,按照卒中部位与残存肿瘤的为重又可分为上下型,前后型和左右性,其中以上下型较多见,且在这其中常见分层现象。
不规则型——有多处出血或坏死,形态不规则,这类卒中肿瘤多有明显的向周围组织侵袭的倾向,瘤体较大,质地不均匀,手术难以全切。
全瘤型——整个垂体腺瘤表现为出血卒中,MRI示肿瘤与正常垂体分辨不清。而很多学者的研究显示:MRI诊断垂体瘤卒中明显优于CT,MRI不仅在显示肿瘤的大小、形态和与邻近结构的关系方面较CT强,且在显示肿瘤内部结构改变如出血、坏死方面亦较CT优越,其出血范围和程度,由于MRI具有多平面成像及极高的组织对比度,无骨骼伪影等特点,比CT更清楚、准确。
但CT对急性期出血的确诊率高,且在显示骨质改变方面较MRI强。本例患者中可见患者颅内CT瘤体中存在明显的低密度影,而在MRI检查可发现患者T2相瘤体内部存在长信号影,考虑是患者瘤体内有出血,而患者增强MRI检查发现患者瘤体内部存在长短不一信号影,但是考虑患者肿瘤形态,患者卒中类型仅分类为不规则型,患者术中内镜观察肿瘤呈灰红色,切除过程中也发现血块,这一特点证实了患者垂体瘤卒中的诊断。
3.4治疗
手术减压治疗对于早期视力、视野的恢复治疗有较强的疗效,及时有效的手术可在短期内改善视神经的受压状况,制止视力视野的进一步减退,并极大程度地挽回患者的眼部功能,目前国内外的指南指出,出现加速恶化的视力障碍,应当及早地给予患者手术治疗,这个时间窗经由大量手术及实践调查约为1周,在该时间窗内的完成手术对于患者的视力、视野、激素改变的所带来的收益显著大于保守治疗,但也存在一些无严重视力障碍及其他临床表现者,可给予保守治疗,如严重临床表现而仅有肾上腺皮质功能减低征象,可给予患者地塞米松,然后边测定垂体激素边观察,并根据激素水平,判断垂体瘤破坏程度,当激素水平已降至正常或低于正常,
目前手术术式主要以开颅手术及内镜手术为主,开颅手术入路一般选择经额下入路及偏于一侧的扩大的翼点入路,手术中应避免过分牵拉肿瘤及相邻组织,以防损伤垂体柄及下丘脑,出现严重的术后并发症。对于肿瘤已鞍上生长或蝶窦气化不全时,目前认为经蝶入路更为适宜,因为这类患者的肿瘤体积虽大并向鞍上生长,但其肿瘤大部分已液化坏死,出血极易吸出,无需牵拉脑组织,亦可避免在出血的视交叉池进行操作,可降低损害视交叉血供的危险性,经蝶途径手术创伤较小,目前认为术后视力恢复。是否完全,不依赖于发病时患者视力丧失的程度,如视乳头正常,发病时间短,视力常可恢复。
此外,适当的激素替代治疗对于患者症状的改善具有丰富的意义,垂体瘤卒中常伴随部分甚至全部垂体功能低下,最常见表现为皮质醇或(和)甲状腺激素低下,严重者甚至可发生急性肾上腺功能不全,危及生命,因而大量的糖皮质激素可给予患者相对良好的预后,糖皮质激素的应用不仅可用于替代治疗,还可用于消除鞍区结构的水肿,积极地术后并发症防治是降低患者术后死亡率的关键措施。
目前常见的术后处理措施包括:1)测定24h
4.结论
垂体瘤卒中发生后常可发生严重且急剧的视力、视野减退,垂体激素的减低以及明显的头痛,对于这些症状应提高垂体瘤卒中的警惕,对于该疾病可给予患者
来源:刘圣琛, 赵振然, 高学强, 姚维成. 急性垂体腺瘤卒中——病例报告并文献复习[J]. 临床医学进展, 2022, 12(1): 325-330.
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔