胰腺神经鞘瘤(PS)神经鞘瘤,是一种良性肿瘤,由颅神经根、脊神经根和周围神经鞘中的雪旺细胞发展而来。胰腺神经鞘瘤是一种罕见的肿瘤,起源于穿过胰腺的迷走神经分支。
病理学特点:经典的 PS 在显微镜下可分为两个不同的区域:Antoni A 和 Antoni B 区。一个由紧密排列的长双极细胞(梭形细胞)组成的细胞增生区,这是 Antoni A 区域的特征。也有缺乏有丝分裂象的小体。另一方面,Antoni B 区是出血、钙化、透明化、黄色瘤浸润和囊肿发展的特征。
S100、波形蛋白和 CD56 的存在证实了神经鞘瘤的存在。CD57 和 GFAP 偶尔在神经鞘瘤中表达。由于 PS 的罕见性和非特异性的影像学表现,因此对其进行术前诊断比较困难。这些肿瘤中实性和囊性区域的外观取决于 Antoni A 和 B 区的比例。
影像学特点:界限明确的圆形肿块伴有大量、低密度的囊性坏死区域是良性 PS 最常见的 CT 表现。
AntoniA 型患者有低密度、实性肿块,不均匀或很少有多隔强化。AntoniB 型为均匀性囊性或多分隔性肿块。此外,先前的研究发现,血管内血栓形成发生在
Antoni B 区,导致坏死和囊肿的发展。既往研究结果显示,胰腺神经鞘瘤的大小分别为(1.5-20 cm)、囊性肿瘤(3.0-20 cm)和实体瘤(1.5-3.5 cm)。界限清晰的圆形肿块和大量的、低密度的囊性坏死区域是良性胰腺神经鞘瘤最常见的 CT 表现。恶性肿瘤表现为快速发展,侵犯周围组织,轮廓不均匀的实体不均匀肿块的强烈增强,以及血管血栓形成。
MRI 显示,典型的神经鞘瘤被包膜包裹,T1 加权图像低信号,T2 加权显示不均匀高信号。MRI 通常可以勾画出肿瘤的血管受累程度,更好地分析胰腺病变和胰管,肿块有包膜,胰腺导管无钙化或扩张。
大多数胰腺神经鞘瘤具有明显的退行性改变,包括囊肿形成、钙化、出血、透明化和黄质瘤浸润。因此,胰腺神经鞘瘤在影像学检查中常表现为囊性、坏死性和出血性肿块。最重要的问题是难以做出正确的术前诊断。胰腺神经鞘瘤的临床放射学表现与胰腺囊性肿瘤相似。
年轻女性的胰腺神经鞘瘤术前特别难以诊断,因为其影像学表现与胰腺 spn 非常相似。在囊性肿瘤或假性囊肿的鉴别诊断中,必须考虑囊性胰腺神经鞘瘤,但胰岛细胞肿瘤、癌或其他罕见的良性肿瘤,如乳头状和实体肿瘤被需要考虑与实性胰腺神经鞘瘤进行鉴别。
组织病理学检查用于获得准确和最终的诊断。多数胰腺神经鞘瘤为良性表现,但是由于神经鞘瘤可以恶变甚至局部肉瘤样变,影像学上的发现对这些疾病的准确诊断起着至关重要的作用,快速进展,血管包裹,或内脏侵犯应怀疑恶变。
文献病例学习
案例一
59 岁女性,已婚,无手术史,体格检查完全正常。CA19-9 肿瘤血清标志物和癌胚抗原均为阴性。腹部超声检查显示在胰腺头部有一个圆形病变,回声较低且不均匀。
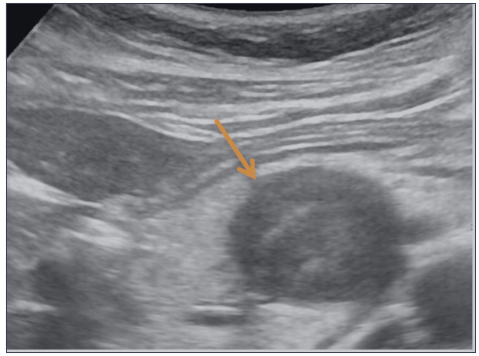
图 1.1 胰头部肿瘤,呈低回声
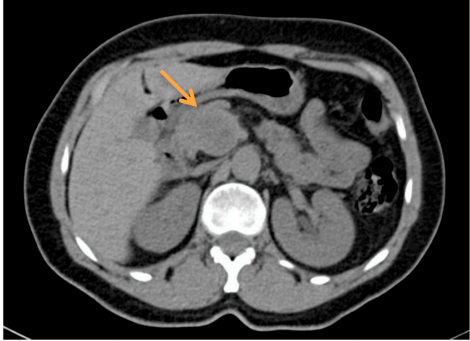
图 1.2 CT 示胰腺头部有一个 35 mm 的低密度病灶,边变界清晰(箭头)。
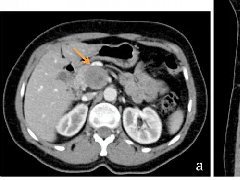
图 1.3 腹部 CT 增强扫描轴向 (a) 和冠状面 (b) 显示胰头有一个不均匀强化局灶性肿块(箭头)。
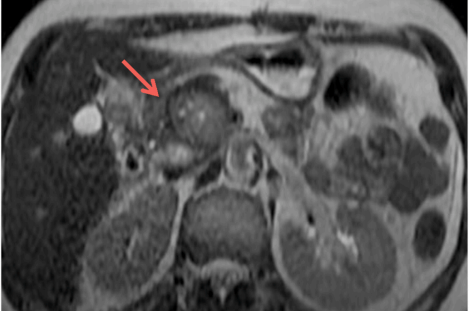
图 1.4 MRI T2WI 显示在胰腺头部有一个有边界清晰的带有包膜的肿块
案例二
一名 59 岁女性,通过 CT 偶然发现胰头有一个 2 厘米大小的实性肿块。磁共振成像显示 T1 加权图像显示肿块为低信号,T2 加权图像显示肿块为异质性高信号。MRCP 显示主胰管未见异常。胰头肿块通过 FDG-PET/CT 显示胰头肿块的摄取明显增加。根据影像学表现,初步考虑了一个潜在的恶性肿瘤。
行保胃胰十二指肠切除术(SSSPD)以明确诊断。切除的标本显示在胰头有一个包裹良好的边界肿块,约 2.0 厘米。组织病理学检查显示肿瘤内梭形细胞增生,呈交错和栅栏状。增殖细胞无异型性,有丝分裂较少。免疫组化结果显示,梭形细胞中 S-100 蛋白呈阳性
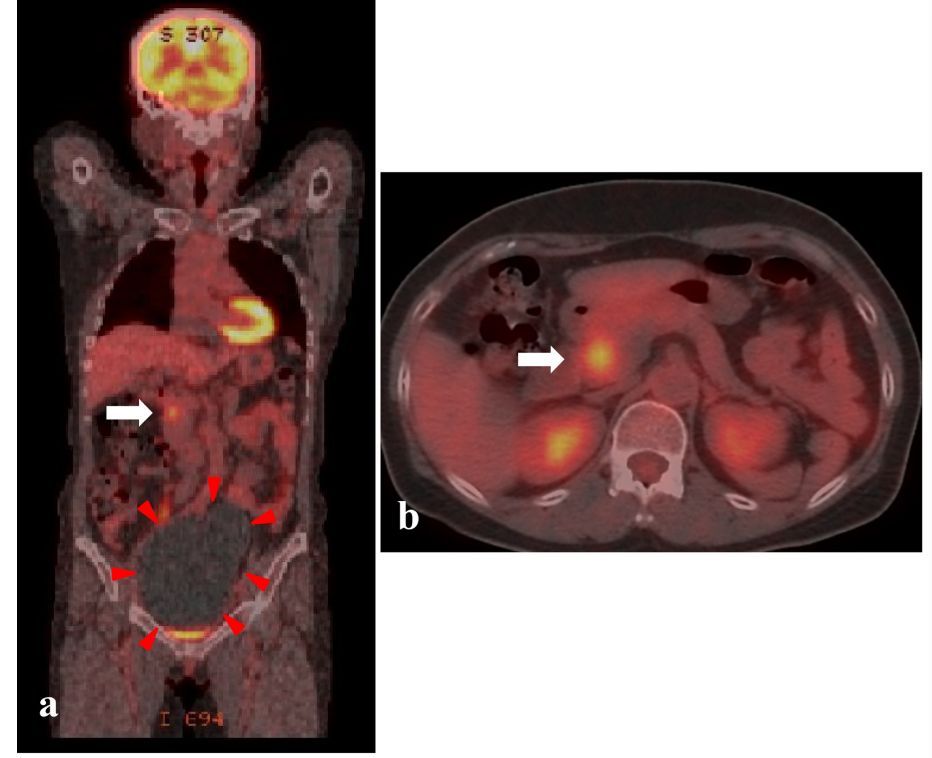
图 2.1 FDG-PET/CT 显示代谢无增高囊性卵巢肿瘤(红色箭头)(a),胰头高代谢(SUV max 为 5.6)实性肿块(白色箭头)(a,b)。
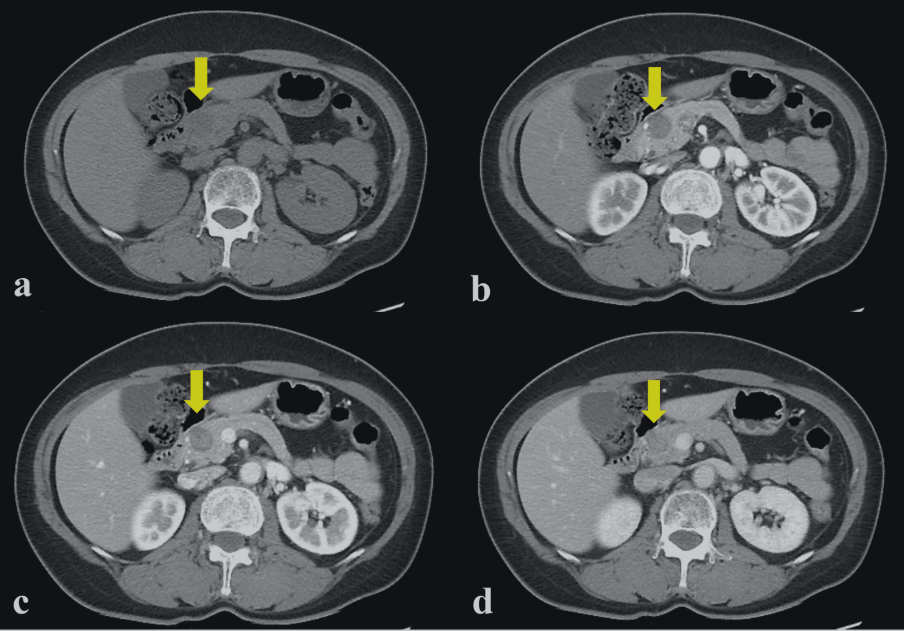
图 2.2 计算机断层扫描(CT)显示在胰腺头部 (a) 有一个低密度肿块,大小为 20×20 mm 动脉 (b) 期、门静脉 (c) 期和静脉 (d) 期的动态 CT 显示边界清晰的实性肿块,呈轻微、逐渐、不均匀的强化(黄色箭头)。

图 2.3 磁共振成像(MRI)显示 T1 加权图像 (a) 显示胰腺肿块低信号,T2 加权图像 (b) 显示异质性高信号(黄色箭头)。(c) 磁共振胰胆管造影(MRCP)显示主胰管未见异常
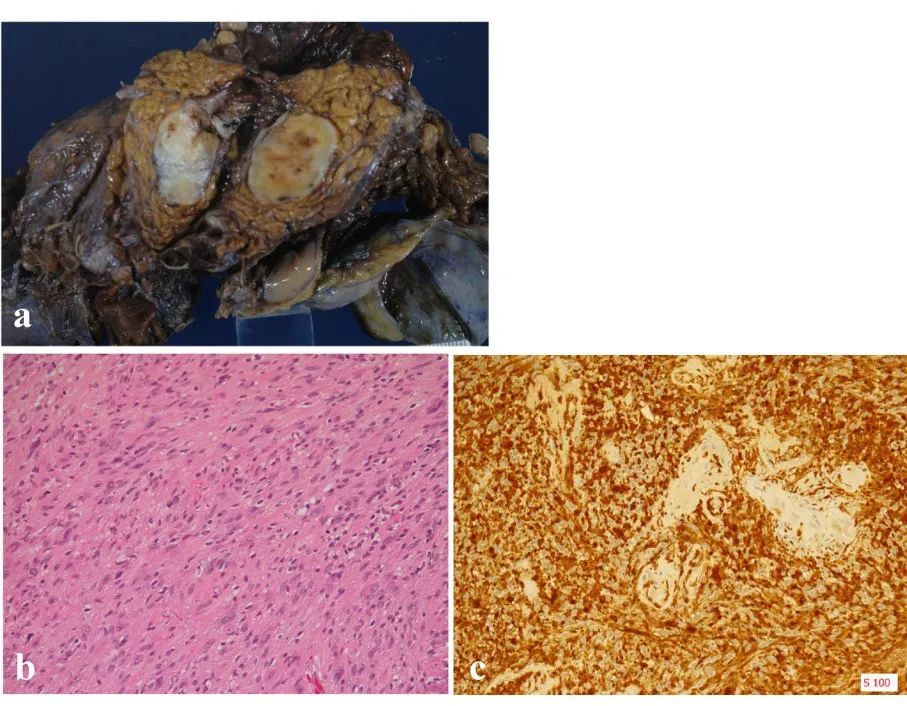
图 2.4 从宏观上看,肿瘤是一个包裹良好的边界肿块 (a). 组织病理学检查显示梭形细胞增生,肿瘤内呈交错和栅栏状。增殖细胞无异型性,有丝分裂较少(苏木精-伊红染色 ×200)(b). 免疫组化结果显示,梭形细胞中 S-100 蛋白 (c). 呈阳性
由于 CT 和 MRI 的广泛应用,胰腺神经鞘瘤的偶然检出率预计将会增加。在胰腺肿瘤的鉴别诊断中,考虑到这种肿瘤是很重要的。此外,我们应该意识到,FDG-PET/CT 在良性胰腺神经鞘瘤中显示异常摄取。
案例三
一名 63 岁,既往健康的女性,有 6 个月的上腹部不适病史。所有实验室资料均正常,包括肿瘤标志物。腹部 CT 显示在胰腺尾部有一个 10 cm 的多囊性肿块(图 3.1A),怀疑是胰腺的囊性肿瘤 。
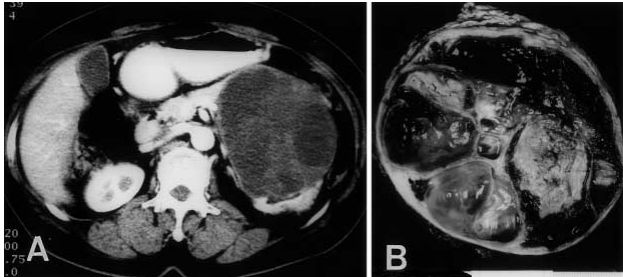
图 3.1 CT 扫描 (A) 和肿块 (B) 的切面 CT 扫描显示在胰腺的尾部有一个 10 厘米的多囊性肿块。肿瘤边界清楚,被厚纤维组织和正常胰腺实质覆盖。有广泛的囊肿形成和出血。
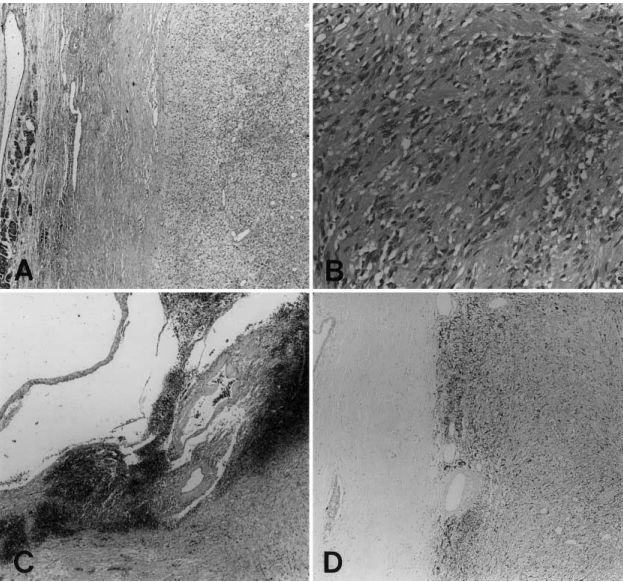
图 3.2(A-D)显微镜下和免疫组化检查结果。肿瘤被纤维组织和正常胰腺实质包围(A,苏木精-伊红,原始放大倍数 ×20),部分由梭形细胞组成,细胞核扭曲和空泡性胞浆化(B,苏木精-伊红,原始放大倍数 ×200)。肿瘤有囊肿形成、出血和血管周围透明化(C,苏木精-伊红,原始放大倍数 ×100)。肿瘤对 S-100 蛋白呈强烈的阳性反应,而周围的胰管则无阳性反应(D,抗 S-100 蛋白,亲和素-生物素-免疫过氧化物酶,原始放大倍数 ×40)
案例四
一名 32 岁的日本女性,主诉为背痛。入院时,其既往病史、体格检查和实验室值,包括肿瘤标志物,均无显著差异。
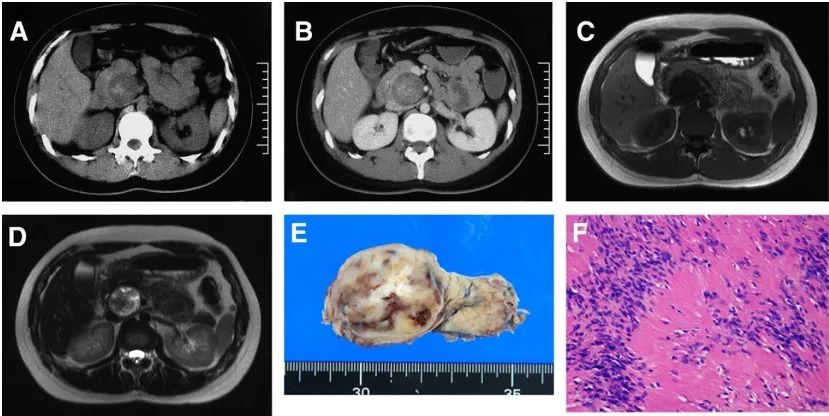
图 4(A-F)
超声检查显示在胰腺头部有一个低回声肿瘤,直径 4.0 厘米。对比前 CT 显示,该肿瘤是一个界限清楚的低密度病变,具有高密度成分(图 a)。对比注射后,病变显示不均匀的低密度,中心有高密度成分(图 B)。磁共振成像显示肿瘤在 T1 加权序列上呈均匀低信号(图 C),在 T2 加权序列上呈非均匀高信号和低信号区域(图 D)。这些影像学表现提示存在不同阶段的出血和退行性改变,包括囊肿的形成。该肿瘤,根据临床表现和影像学特征,被怀疑为一种实性-假性乳头状肿瘤(SPN)。
行胰十二指肠切除术。切除标本的切面检查显示一个坚硬、白色、3.5 cm 边界清楚的包裹实体瘤,局灶性退行性改变:囊肿形成、坏死和出血(图 E)。镜下,病变被厚厚的纤维胶原包膜和正常的胰腺实质所包围。病变显示出不同程度的细胞数量。细胞区域由梭形细胞组成,细胞核细长,呈束状排列(图 F)。低细胞区域显示囊肿形成、出血、含铁血黄素的巨噬细胞和水肿的间质。细胞成分中的梭形细胞群中 S100 蛋白强烈阳性,细胞角蛋白、上皮膜抗原、平滑肌肌动蛋白、结蛋白、神经丝、CD34 和 CD117 呈阴性(c-kit)。根据这些发现,该肿瘤被诊断为胰腺神经鞘瘤。
作者 | sdwfthy
参考文献
[1]Aichouni N, Abbou W, Nasri S, et al. Pancreatic schwannoma- CT and MRI findings: A rare case report and review of literature[J]. Ann Med Surg (Lond), 2021,68:102664. DOI: 10.1016/j.amsu.2021.102664.
[2]Fukuhara S, Fukuda S, Tazawa H, et al. A case of pancreatic schwannoma showing increased FDG uptake on PET/CT[J]. Int J Surg Case Rep, 2017,36:161-166. DOI: 10.1016/j.ijscr.2017.05.031.
[3]Lee JS, Kim HS, Jung JJ, et al. Ancient schwannoma of the pancreas mimicking a cystic tumor. Virchows Arch. 439(5). Germany:Springer International,2001. 697-699. DOI: 10.1007/s004280100492.
[4]Oshima M, Yachida S, Suzuki Y. Pancreatic schwannoma in a 32-year-old woman mimicking a solid-pseudopapillary neoplasm[J]. Clin Gastroenterol Hepatol, 2010,8(1):e1-2. DOI: 10.1016/j.cgh.2009.05.030.
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔