作者:何淼,肖如辉,宋佳芮,陈莉,川北医学院附属医院放射科
患者男,63岁。反复
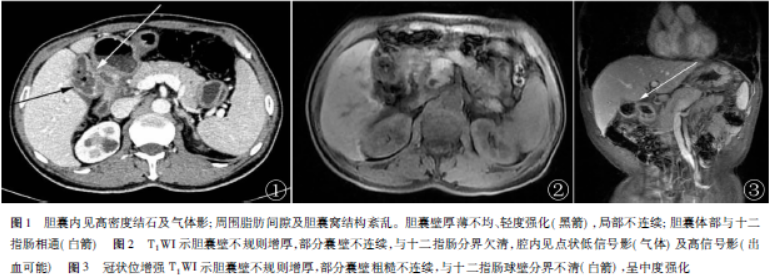
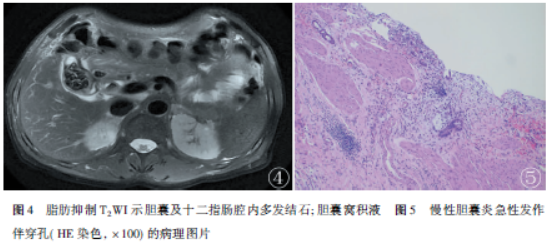
脂肪抑制T2WI见胆囊及十二指肠腔内多发结节状低信号影,胆囊窝区见液体信号影(图4)。提示坏疽性结石性胆囊炎伴穿孔,炎症累及十二指肠球部可能。术中见:十二指肠球部挛缩变形,管壁厚、质硬,胆囊体部与十二指肠球部形成内瘘。胆囊三角解剖关系不清,呈重度粘连。胆囊壁厚,质硬,似瓷化,重度炎症
讨论
急性坏疽性胆囊炎是
坏疽性胆囊炎容易并发穿孔,穿孔时易误诊为上消化道穿孔,形成胆肠内瘘时常无典型症状(同本例),使术前准确诊断困难。超声是首选检查,但因胆囊壁失神经,仅33%的超声墨菲征呈阳性。超声检查不确定时,应对患者进行CT扫描,因为CT对急性胆囊炎敏感且特异。
既往MRI不作为本病常规检查,随着快速磁共振成像技术使成像时间大大缩短,已可用于紧急情况。当超声和CT表现不确定时,应对有严重症状和可疑严重并发症的患者进行MRI检查。多序列MRI显示了坏疽性胆囊炎的特征,如溃疡、出血、坏死或胆囊壁微脓肿。脂肪抑制T2WI、T1WI和增强扫描显示胆囊壁不规则或不对称增厚;壁内出血、坏死和脓肿常表现为不均匀的高信号区。
脂肪抑制T2WI壁溃疡表现为高信号。增强扫描显示胆囊粘膜呈斑片状强化,即边缘间断征,与病理上的坏疽病灶有关,检查中有此发现应尽快抓紧急症外科治疗。此外,还可见粘膜强化被破坏,胆囊壁的不强化和破坏可能分别是坏疽性胆囊炎和胆囊穿孔的特异性表现。
多序列MRI成像在胆囊周围脓肿或伴有胆肠瘘的胆囊穿孔中有潜在的作用,多平面成像可能有助于描述和确认壁缺损和瘘管,脂肪抑制T2WI表现为胆囊壁不规则增厚,信号强度不均匀,脂肪抑制T1WI及增强可见胆囊壁破裂。当胆囊与邻近肠袢(如十二指肠或结肠的肝曲)
综上,对怀疑急性坏疽性胆囊炎、胆囊穿孔的患者,应选择性地进行CT及MRI检查,使临床早期诊治成为可能。
来源:何淼,肖如辉,宋佳芮,陈莉.坏疽性胆囊炎合并胆囊-十二指肠内瘘1例[J].医学影像学杂志,2021,31(05):735+743.
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
