作者:杨桐,彭学强,欧赋斌,路伟,中山市中医院麻醉科
患者,男,64岁,168 cm,65 kg,ASA Ⅱ级,因“腰痛伴左下肢痹痛2周”入院。入院时患者神志清,精神一般,无认知功能障碍,腰痛伴左下肢痹痛并活动受限,无间歇性跛行,双足无踩棉花感,无恶寒发热、
患者既往体健,无慢性疾病,无手术麻醉及食物药物过敏史,个人史无特殊。体格检查:意识清楚,查体配合,瞳孔等大等圆,对光反射正常,颈软无抵抗,脊柱无畸形,生理弯曲变直,腰背部肌肉紧张,L5—S1间隙及双侧椎旁肌压痛、叩击痛,双下肢肌张力正常,左下肢前外侧皮肤痹痛,右下肢皮肤感觉正常,鞍区感觉正常,生理反射正常,病理反射未引出。
辅助检查:Hb 115 g/L。心脏超声示轻度
患者带外周静脉入室后行BP、ECG和SpO2监测。麻醉给药前HR 93次/分,BP 130/92 mmHg,SpO2 98%。取右侧卧位于L3-4间隙行硬膜外麻醉(epidural anesthesia,EA),穿刺深度4 cm,向尾端置管3 cm,改平卧位后仔细回抽确认无血及脑脊液,于硬膜外腔注入2%
手术进行至切开黄韧带后不久,患者突感腹部至胸部有“移动性发热感”,随即患者无应答,表现为:睁眼凝视,短暂烦躁后便呼之不应,查双侧瞳孔等大等圆,ECG示窦性心律,HR 56次/分,BP 89/64 mmHg,SpO2100%。立即暂停手术,面罩辅助通气保持气道通畅,
患者胸腹部“发热感”消失,无其他不适,故调低冲洗液高度继续手术,手术结束后回抽硬膜外导管仅见少许淡红色液体。术中冲洗液总量12 000 ml,输晶体1 100 ml,胶体500 ml,失血50 ml左右,尿量300 ml。术毕患者寒战,遂转至PACU物理加温治疗,入复苏室时HR 78次/分,BP126/89 mmHg,SpO2 100%,麻醉平面T10-11,30 min后患者寒战缓解,安返病房。术后第1天,患者神志清,精神良好,左下肢皮肤感觉较术前改善,无头晕、
讨论
因具有感觉运动分离的特点,罗哌卡因用于椎管内麻醉下的椎间孔镜手术,与其他麻醉方法比较,既提供有效镇痛又可提高医患互动性,但也存在一定风险。本例患者在EA下突发
椎管内麻醉相关并发症如全脊髓麻醉、异常广泛阻滞和局麻药物毒性反应也会出现意识改变,但多发生于给药后短时间内。患者既往无脑血管疾病史,下肢静脉彩超无异常,可排除
可能为大量冲洗液注入硬膜外腔,椎管内压力增加,引起脑脊液压力升高,同时EA下外周血管阻力降低又会引起血压下降,由脑灌注压(CPP)=平均动脉压(MAP)-颅内压(ICP)可知,MAP降低同时ICP升高可导致CPP降低,一旦CPP波动超过脑血管调节能力,就会出现脑灌注不足的表现如意识状态改变。这与一种椎间孔镜手术中比较少见的并发症——类脊髓高压综合征有相似之处,其临床表现多样,以头颈部疼痛最为常见,同时也可出现下肢渐进性感觉运动障碍、
该病例为今后EA下的椎间孔镜提供了如下参考:(1)EA时需准确判断硬膜外导管的位置,体位变动后及每次给药前要仔细回抽,当患者体位变动后如需给药也应该再次注入试验量,术中应该定期回抽以时刻判断硬膜外导管位置。(2)要适当输注晶体液或胶体液对抗EA下血管扩张引起的血容量相对不足。(3)椎间孔镜手术中应注意冲洗液压力不亦过高,流速不超过200 ml/min。(4)对于术中出现此类情况的患者,可暂停冲洗,改头高足低位,适当升压增加脑灌注,积极对症处理。(5)合并基础疾病的老年患者接受椎间孔镜手术时,应选择合适的麻醉方法,关注手术操作可能对中枢神经系统带来的影响。
综上所述,EA下的椎间孔镜手术常会因麻醉的作用掩盖下肢进行性感觉异常,因此EA中对患者意识状态的监测甚至术前的认知功能评估尤为重要。麻醉科医师应提高责任心,时刻关注手术进展,预防并准确识别手术操作可能引起的不良神经反射,同时与EA常见的并发症做好鉴别诊断。
来源:杨桐,彭学强,欧赋斌,路伟.硬膜外麻醉下后路椎间孔镜腰椎髓核摘除术中突发意识障碍一例[J].临床麻醉学杂志,2022,38(11):1227-1228.
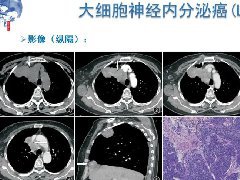 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像 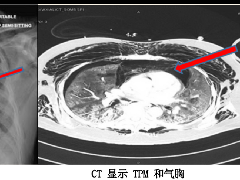 张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级 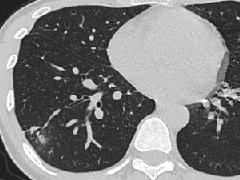 迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿 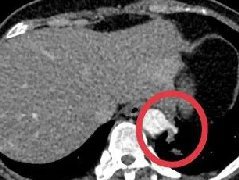 肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
