作者:伏越艳,林彦俊,梁鹏,四川大学华西医院麻醉科
1.病例介绍
患者,男,45岁,体重65kg,身高170cm,因“左侧
辅助检查:血常规、肝肾功能、电解质正常。心功能标志物:尿钠素26pg/mL,肌钙蛋白8.9ng/mL。心电图:正常。CT:左肺下叶5.5cm×4.2cm肿块影,双层胸膜增厚。诊断:左下肺腺鳞癌侵犯左侧后肋;拟行手术:左肺下叶切除+左8-10后肋切除+胸廓重建术;特殊麻醉准备:胸段硬膜外穿刺置管(备术后镇痛)。
经积极准备,术前一般情况可。患者于2018年5月28日手术。入室后生命体征平稳,心率100次/min,血压124/78mmHg,血氧饱和度98%。局部麻醉(局麻)下桡动脉穿刺测压后,患者由平卧位改为端坐头低位,双上肢交叉平放,上半身微前倾,三步法联合定位第5胸椎至第6胸椎棘突间隙,消毒铺巾后拟行胸段硬膜外穿刺置管。
1%
硬膜外导管注射2%利多卡因3mL作为试验剂量,观察5min患者无全脊髓麻醉现象及其他不适,确认硬膜外导管位置正确。遂开始手术,手术过程顺利,术中无特殊情况。术毕接硬膜外镇痛泵(0.15%
2.讨论
硬膜外穿刺后低血压是一个常见以及可预见的心血管事件,即使对于美国麻醉医师协会分级1级患者,也有可能出现心动过缓,甚至是
本文所报道的该例患者,术前拟行坐位胸段硬膜外穿刺置管备术后镇痛,在针尖进入硬膜外腔,未给局麻药的情况下,瞬间发生严重低血压和心动过缓,后经全力救治后无并发症,恢复良好。在该病例中,硬膜外穿刺后并未给予任何药物,严重的低血压和心动过缓发生在穿刺过程中,排除局部浸润麻醉时局麻药中毒或进入硬膜外腔、胸段脊髓损伤、针尖误入胸腔、针尖误穿胸膜等严重并发症后,推测可能与体位、迷走张力增强、硬膜外腔压力骤变及穿刺针刺激硬脊膜等因素相关。
在进行硬膜外穿刺时,体位的选择通常根据麻醉医生的习惯、偏好和患者的身体状况决定。不同于腰段硬膜外穿刺,因为胸椎的排列角度大,为使脊椎弯曲度增大,降低穿刺难度,增加患者获益,临床上进行胸段硬膜外穿刺时国际上多采取坐位,我国大多医疗中心更喜欢侧卧位,且在最近一项调查研究中,麻醉医生们反馈:在进行胸段硬膜外穿刺时,大多数患者更喜欢坐位。但处于坐位时,血液淤积在下肢静脉,回心血量减少,处于血容量相对不足的生理状态,理论上更容易发生低血压。
有研究观察了腰硬联合麻醉下孕妇处于坐位和侧卧位时的血流动力学差异,发现相比于侧卧位,患者在坐位更容易出现高平面阻滞和低血压,并认为这两者为因果关系。Obasuyi等也得出了相同的结论。在硬膜外阻滞下剖宫产时,有研究也显示相比于侧卧位组,坐位组需要用于纠正低血压的
另外,处于坐位时,患者的交感神经会比在侧卧时更紧张,迷走反射增强,低血压的发生率会更高也会更严重。因此在选择体位时,要权衡发生迷走反射引起血流动力学不稳定和置管失败的风险。硬膜外腔的负压在上中胸部最明显,且坐位相比于侧卧位负压增大,穿刺时针尖进入硬膜外腔后腔内压与大气压相同,压力的骤然变化可能会影响来自第1胸椎至第5胸椎脊髓节段支配心脏的交感神经的兴奋性,出现神经源性休克样改变,迷走张力增强,患者出现严重的低血压和心动过缓。
另外术前禁食禁饮丢失容量,没有充分补液,在坐位时回心血量进一步减少也可能与穿刺时低血压的发生密切相关。同时,硬脑膜对牵引和拉伸刺激敏感,在腰硬联合麻醉置管过程中,脊髓针穿刺硬脊膜时患者会出现疼痛、压力、感觉异常或不适,因此硬脊膜上可能存在牵张、疼痛等感受器。硬脊膜腹侧包含来自脊神经、后纵韧带神经丛、节段动脉神经根分支的密集纵向神经丛,其中一些神经通路可释放血管活性神经肽,刺激感觉纤维可通过外周释放神经肽引起血管舒张,穿刺针刺激硬脊膜也可能出现血流动力学的波动。
另外,本例中进行操作的麻醉医生为硬膜外穿刺经验丰富的主治医师,在患者血压和心率出现降低时迅速完成硬膜外置管,之后全力救治患者,但这种处理方法并不推荐,在硬膜外穿刺过程中,当患者生命体征不平稳时,应立即停止一切操作,积极对症处理。
总之,就该例患者经验而言,端坐位胸段硬膜外穿刺时,即使没有在硬膜外腔给局麻药,由于体位引起回心血量减少、迷走张力增强、硬膜外腔压力骤变、穿刺针刺激硬脊膜,也会诱发患者严重低血压和心动过缓。对于坐位进行胸段硬膜外穿刺的患者,术前应积极补液,备好血管活性药物,穿刺时进行严密监测,一旦出现低血压、心动过缓应停止操作、积极处理。
来源:伏越艳,林彦俊,梁鹏.坐位胸段硬膜外穿刺时突发严重低血压一例[J].华西医学,2022,37(11):1755-1756.
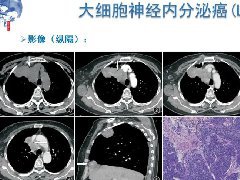 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像 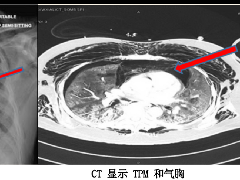 张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级 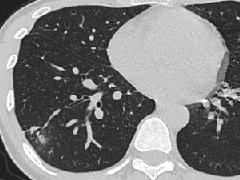 迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿 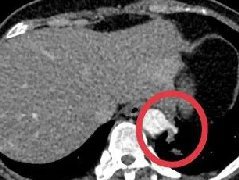 肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
