作者:李恒,韩月东,西安高新医院放射科
1.病例简介
病例1,男,35岁,主诉:无明显诱因间断发热20 d余,体温最高39.0℃,
实验室检查:白细胞计数2.67×109/L,中性粒细胞比例73.40%;红细胞沉降率66 mm/h;超敏C反应蛋白定量1.97 mg/dl;血清丙氨酸氨基转移酶61 U/L,血清球蛋白35.5 g/L,白蛋白/球蛋白1.1。头部MRI平扫及扩散加权成像(DWI)表现见图1。

结合病史,拟诊为脑膜脑炎。血培养:新型隐球菌(+),对
病例2,男,28岁,主诉:无明显诱因发热3 d,体温最高38.0℃,伴头部闷痛,偶有视物模糊。给予静脉滴注头孢西丁、口服酚咖片治疗2 d,发热症状缓解,头痛无明显改善。既往行阑尾切除术,因巨结肠切除术有输血史。
本次行
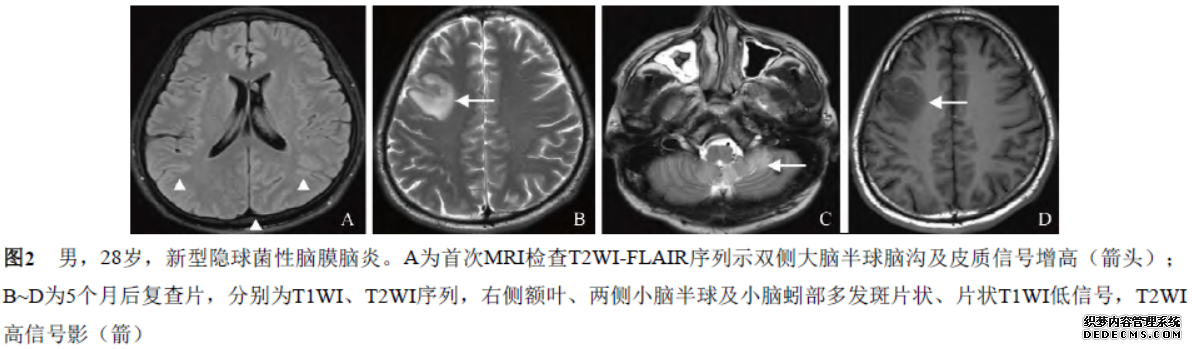
首次头部CT扫描未见明确异常。5个月后头部MRI检查显示右侧额叶、两侧小脑半球及小脑蚓部见多发片状长T1WI、长T2WI信号影(图2),结合临床,考虑感染性病变。脑脊液涂片报危急值:可见真菌孢子;培养:新型隐球菌(+)。人类免疫缺陷病毒抗体(Anti-HIV)(+)。给予抗真菌、抗炎、抗病毒、脱水降颅压、补液等对症治疗,加用氟康唑氯化钠注射液0.2 g/12 h抗真菌治疗,效果欠佳,考虑Anti-HIV阳性,建议传染病院进一步诊治。
病例3,男,21岁,主诉:持续性头痛4 d,以右颞部为著,眼眶部胀痛,发热,体温最高达38.6℃,非喷射性呕吐。在当地医院行头颅CT平扫未见异常,在眼科行相关检查未见异常。无手术史及输血史。实验室检查:酮体(+++);
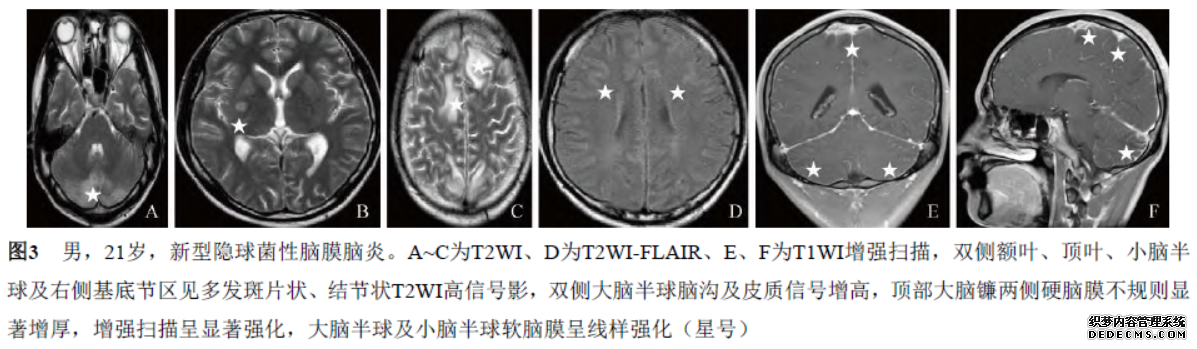
墨汁染色检查见新型隐球菌。脑脊液培养:隐球菌(+)。给予抗真菌、脱水、保肝、营养支持、补钾补液等治疗,患者仍有头顶部刺痛,伴眼眶部胀痛、发热、恶心、呕吐、食欲缺乏,院内会诊后考虑患者病情复杂,建议转上级医院诊治。
2.讨论
2.1 CM的发病机制及临床表现
新型隐球菌是一种致死性深部真菌,存在于土壤和鸽粪中的隐球菌可随尘埃一起被吸入呼吸道后感染肺部,再经肺入血,最终突破血-脑屏障的防御作用到达脑实质,引起中枢神经系统感染;也可经鼻咽部进入鼻旁窦或随神经、淋巴管入侵脑膜,在蛛网膜下腔形成病灶。隐球菌可以感染人体的任何组织和器官,最常见的部位是中枢神经系统,其次为肺部和皮肤,因其具有噬神经性,易导致CM。
新型CM是由新型隐球菌感染脑膜和脑实质引起的中枢神经系统亚急性或慢性炎症性疾病,常见于免疫力低下人群,尤其是AIDS患者,也可发生于免疫功能正常者,以青壮年感染较多见,男性多于女性。早期病理改变主要为菌落的积聚并形成凝胶样物质,周围肺组织炎症反应轻,后期表现为大小不等的肉芽肿,病灶内可有干酪样坏死和小空洞、空泡,无钙化。
CM主要临床表现为发热(低热和中等程度发热)、渐进性头痛、呕吐、精神和神经症状,病情进展时可能累及颅神经出现神经麻痹和视盘
2.2 CM的影像学表现
CM表现多样,缺乏特异性,主要包括脑血管周围间隙扩大、胶状假性囊肿、脑膜强化、脑积水、肉芽肿、脑萎缩、血管炎等,基底节区和脑膜是最常见的受累部位,具体MRI表现:
①MRI平扫脑实质内未发现明确异常,T2WI-FLAIR脑沟、皮层表面见线样稍高信号,增强扫描脑沟及脑池呈线状强化表现,本组病例2、3均有此表现。
②两侧大脑皮层下、深部白质、基底节区、中脑及小脑半球多发斑片状或片状长T1长T2信号,增强后病变呈点片状强化或无明显强化,其病理基础系新型隐球菌所致脑动脉内膜炎症引起管腔狭窄及血栓形成、局灶性脑软化等,如本组病例3脑实质内散在多发病变,增强扫描均无明显强化。
③隐球菌感染所致水肿通常为细胞毒性水肿,如本组病例1,DWI呈显著高信号,ADC值减低,符合细胞毒性水肿表现。
④双侧大脑半球可见单发或多发圆形或类圆形病灶,T1WI呈低信号,T2WI呈高信号,增强后呈结节状、环形强化,病理基础为新型隐球菌性肉芽肿形成。
⑤CM中、晚期多可出现脑积水表现,MRI可见轻至中度对称性脑室扩张,系脑膜炎性粘连引起脑脊液循环障碍所致。
⑥既往研究显示脑血管周围间隙扩大、胶样假囊形成为CM较特征性的影像学表现,上述表现提示大量的隐球菌酵母细胞聚集于血管周围间隙或者部分阻滞了脑脊液的流出,但免疫功能不全患者因免疫抑制以及无免疫活性的多糖荚膜,故假性囊肿、肉芽肿或脑膜强化相对少见,本组病例1、2均无此表现。
总结本组病例的影像学表现:脑实质病变大部分位于皮层下表浅部位、多发,为该组病例较为相似的影像学征象,仅病例3于右侧基底节区见小结节样病变分布;病例3顶部大脑镰两侧硬脑膜不规则显著增厚,增强扫描呈显著强化,大脑半球及小脑半球软脑膜呈线样强化。
CM患者脑膜强化常见于基底部、小脑幕及大脑表面等部位,主要累及蛛网膜和软脑膜,严重时亦可累及全脑膜,表现为线样脑膜增厚及强化,可伴邻近脑组织水肿,免疫功能正常患者较免疫缺陷患者更易出现,可能由于免疫缺陷患者细胞免疫功能下降,对感染反应不明显,难以产生免疫应答,炎症程度轻,病例3符合上述表现。
病例2首次就诊时仅表现为脑沟、大脑皮层信号异常,间隔5个月后病情加重,复查MRI出现大脑皮层下及小脑半球病变;病例3间隔1个月后复查病变增多、范围增大,病情进展迅速。
2.3 CM的鉴别诊断
CM的MRI表现与其他类型的脑膜炎表现相似,极易造成误诊,需与结核性脑膜脑炎及病毒性脑炎等鉴别。
①CM起病大多隐袭,呈亚急性或慢性过程,病程可长达几个月,临床表现多为头痛、呕吐、发热等,本组病例均符合上述特点;而结核性脑膜炎多呈急性或亚急性起病,病程中多有抽搐、肢体瘫痪和
②结核性脑膜炎脑池尤其是鞍上池、环池的闭塞程度较重,脑膜增厚、强化的程度亦更明显;隐球菌感染也常累及基底池,但强化不如结核感染明显。
③两者脑积水发生的频率和程度亦不同,结核性脑膜炎脑积水发生率明显高于CM,程度多为中至重度,在发病早期即可出现;CM早期的MRI表现多为正常。
④血管周围间隙扩张是CM较早期的特征,其脑内形成的胶状假囊与结核性血管炎导致的腔隙性梗死的影像学表现不同。
⑤若临床表现和影像学检查疑为结核性脑膜炎,而脑脊液改变不符合典型改变时,应考虑到本病的可能。
⑥结核结节周围炎症毒素及介质作用,周围形成水肿灶较为明显,是血管源性水肿;隐球菌感染所致水肿为细胞毒性水肿,且水肿程度往往不如脑实质结核结节水肿明显,DWI可进行鉴别。
病毒性脑炎的影像学表现以脑实质病变为主,MRI表现为边界不清的异常信号区,急性期可伴有出血,主要累及双侧或单侧颞叶,合并脑膜炎时增强扫描可见脑膜不规则线样强化,多数患者发病前有呼吸道或消化道感染史,随之出现头痛、发热和脑膜刺激征。
另外,CM需与
总之,对于任何伴有发热、头痛以及中枢神经系统相关症状或体征的免疫功能受损患者,或表现出亚急性或慢性脑膜炎的免疫功能正常个体,均应考虑CM的可能,进一步行腰椎穿刺检查协诊;若存在神经系统定位体征、视盘水肿或精神状态受损情况,应行MRI检查,仔细分析影像学征象,并结合病原学及免疫学检测结果明确诊断。MRI检查对确定病变的发生部位、动态变化、治疗效果及判断预后具有重要价值。
来源:李恒,韩月东.新型隐球菌性脑膜脑炎3例MRI征象[J].中国医学影像学杂志,2022,30(04):312-315.
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
