作者:平凉市第二人民医院 厚兆军
临床资料
患者,男,25岁,因左髋部外伤后疼痛、活动受限3h,经X线检查以“左股骨颈骨折”入院(图1a-1b)。入院后进行常规胸片、腹部B超、心电图及实验室检查,结果回报:胸腹部未见异常,心电图示正常窦性心律。血常规:血红蛋白11.5×109/L,红细胞3.65×109/L,白细胞8.3×109/L,血小板14.7×109/L。生化全项检查结果正常,血型A型RH阳性。完善术前准备工作,于入院后第3天在硬膜外麻醉下行左股骨颈骨折闭合复位空心拉力螺钉内固定术,于转子下2cm处切开约2.5cm大小的切口,显示转子下股骨外侧壁,闭合手法牵引复位。C形臂X线透视下见正位像骨折对位满意后,用3枚导针在导向器引导下自转子下切口向股骨颈不同方向钻入,透视见导针距股骨头软骨下0.5cm(未透视侧位像)。用空心钻沿导针扩孔,拧入第1枚拉力空心螺钉,当空心钻沿第2枚导针扩孔透视查看深度,见钻头深入盆腔内约1.5cm,透视下退至股骨头软骨下0.8cm,拧入长短合适的螺钉。此时患者血压呈进行性下降,并伴有烦躁、心率加快,血压不能维持。
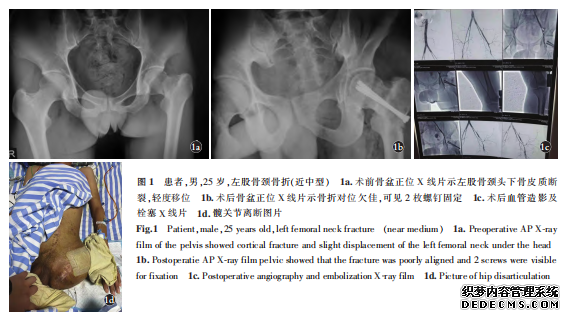
检查手术切口无活动性出血,行气管插管全麻,并联系输A型RH阳性去白细胞悬浮红细胞4U,急查血常规示血红蛋白5g/L,呈重度贫血。再次联系输血及快速补液,血压勉强维持在收缩压70~85mmHg,舒张压45~55mmHg(1mmHg=0.133kPa),此刻仍未意识到盆腔血管损伤风险,关闭切口,转ICU室进一步抢救性治疗。入ICU后患者仍呈昏迷状,血压继续下降,前后共输血9000ml,腹部彩超提示盆腔、后腹膜大量液性暗区,左下肢苍白、冰凉,足背动脉及股动脉不能触及,考虑手术损伤髂外血管。此时距损伤已8h,紧急行手术探查,见髂外动脉于入股环近端约3cm处不全破裂。清除盆腔血肿,
讨论
该患者系一单纯的股骨颈骨折,无其他合并伤,手术中误伤同侧髂外动脉,结果导致髋关节离断。髂外动脉损伤是一种严重的创伤,抢救不及时会因大出血而死亡,此病例虽全力抢救保住了生命,但造成了终身残疾。分析损伤原因:术者经验不足,或盲目自信,在钻入导针后仅仅行正位像透视,未行侧位像透视,这样就无法掌握导针位置偏前或偏后的问题,甚至导针在软组织内。其次,要注意导针与空心钻粗细匹配问题,通过了解手术过程,第2枚导针较粗,在空心钻扩孔时导针随钻一起转动(钻尾部无导针露出,误以为深度不够),结果是导针和空心钻一起进入盆腔。最为重要的是:一旦术中出现血压不稳、血红蛋白急速下降等情况,无论是术者还是助手,麻醉医生都要首先考虑到血管损伤可能,要立即终止手术并向上级医生汇报,而不能存在侥幸心理,早早发现问题及立即组织探查,修复损伤的血管,结果会大不一样。臀部及大腿肌肉丰富,肌肉对缺血耐受性最差,缺血超过4~6h发生不可逆转的坏死,该患者二次手术探查距损伤已超过8h,虽然恢复大腿血运,但肌肉坏死难以避免,造成髋关节离断的结局。
来源:中国骨伤2023年6月第36卷第6期
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
