作者:裴焕爽,于佳佳,孟雨,付建峰,河北医科大学第四医院麻醉科
患者,男,47岁,167cm,75kg,因“体检发现纵隔占位7d”入院。患者7d前行胸部CT示:纵隔占位,考虑胸腺瘤。4d前再次行胸部CT示:前纵隔结节,胸腺囊肿,右肺支气管局限性扩张;右肺中叶外侧段实性微结节,建议随访。
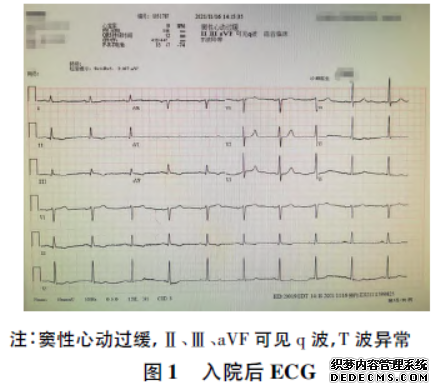
既往“心肌梗死”病史12年,于当地医院明确诊断后行输液治疗,自诉恢复尚可,无后遗症;3年前行皮肤囊肿切除术;无输血史。查体:体温36℃,BP124/86mmHg,HR70次/分,RR16次/分。双肺呼吸音清,心前区无隆起,律齐,未闻及额外心音、心包摩擦音。入院后查ECG示:窦性心动过缓,Ⅱ、Ⅲ、aVF可见q波,T波异常(图1)。
胸腹部CT示:前纵隔类椭圆形结节2.6cm×1.8cm。经食管
患者为接台手术,16:40入室,术前已禁食、禁饮17h,诉口渴严重。入室后建立左上肢外周静脉血管通路,并连接自带右颈内中心静脉导管(central venous catheter,CVC)通路,行常规输液。监测ECG、BP、SpO2、BIS及CVP。ECG示:ST段、T波未见异常改变。BP150/85mmHg,HR80次/分,SpO298%。16:42静脉注射

检查ECG各导联连接正确,患者未诉胸闷、
BP130/80mmHg,HR60次/分,SpO299%,BIS80。17∶00行麻醉诱导:静脉注射舒芬太尼30μg、丙泊酚50mg、
麻醉诱导期间患者生命体征平稳,ECG无异常改变。插管成功后摆右侧卧体位,0.25%
17:00—17:28晶体液入量约200ml,17:28复查血气:pH7.39,K+3.83mmol/L,Ca2+1.117mmol/L,Hct41.2%。继续给予补液、补钾治疗,减慢输液速度,维持BP130~150/70~80mmHg、HR60~75次/分。术毕前10min静注地佐辛5mg、
手术时间60min,麻醉时间75min,术中晶体液输入量共计1200ml,尿量300ml。术毕患者意识恢复,肌松监测仪显示TOF>0.9,生命体征平稳,
讨论
合并心脏病的患者接受非心脏手术居围术期死因首位。随着我国人口老龄化和心脏病日益年轻化,伴发心脏病接受心脏手术及非心脏手术的患者有逐年增多趋势。胸外科手术因在胸腔内操作,紧邻心脏及大血管,故手术操作刺激对循环系统的影响较大。围术期约30%的并发症和50%的术后死亡与患者心肌缺血性损伤急剧加重而并发急性心肌梗死密切相关。
心脏病患者非心脏手术围麻醉期中国专家临床管理共识(2020)指出:术中ECG出现ST段压低或抬高超过1mm,T波倒置和R波变化;TEE显示新发的局部室壁运动异常均提示心肌缺血。麻醉诱导前若心肌缺血处理不及时或治疗效果不显著将会增加急性心肌梗死等严重不良事件的发生。本例患者既往有陈旧性心肌梗死病史,平素无胸闷、胸痛等不适。本例患者无胸闷、气短、心慌等不适,体力正常;心肺查体未见异常;心电图、超声心动图、冠状动脉CTA检查以及B型钠尿肽前体及肌钙蛋白检测均未发现异常,提示患者恢复良好。
麻醉前评估本例患者ASAⅡ级,结合既往有陈旧性心肌梗死病史,以及本次拟行胸腔镜下左前上纵隔肿瘤切除术属于中危手术,综合评估该患者为围术期心脏不良事件高危人群。本例患者麻醉方案采用静-吸复合麻醉联合胸椎旁神经阻滞,围术期管理重点为维持心肌氧供需平衡。
在麻醉药物选择上,本例患者麻醉用药选择舒芬太尼、瑞芬太尼复合右美托咪定及七氟醚,基于以下考虑:右美托咪定具有镇静、镇痛、抗炎、抗交感、抗焦虑和器官保护等作用,对心脏有负性变时和变传导作用,具有抗心律失常作用,减慢心率及调节心肌血流的再分布,防止心内膜心肌缺血;七氟醚虽对心脏有轻度抑制,但能降低心脏做功,对心输出量影响甚微,扩张外周血管,降低心脏后负荷,有改善冠状动脉供血的作用。本例患者围术期麻醉管理重点为维持心肌氧供需平衡。
在麻醉诱导前积极处理避免诱发心肌缺血,如避免患者精神紧张、降低各种诱发交感神经张力增加的因素。入室后立即静注咪达唑仑2mg予以适度镇静维持BIS80;为减少操作刺激行局麻后有创动脉穿刺;麻醉诱导前测定基础动脉血气便于深入了解患者水电解质和酸碱平衡情况。
在等待血气结果过程中ECG突发ST段抬高与T波低平双向的异常改变,患者虽未诉胸闷、胸痛等不适,但结合病史及参照专家共识诊断为心电图心肌缺血,考虑本例患者为接台手术,入室时禁食禁饮时间已长达17h,且在等候手术期间未行输液治疗,存在血容量严重不足致血液浓缩而突发心肌缺血的可能,加之患者等待手术期间焦急的心态以及入室前后因精神紧张、交感神经兴奋等诱因而加重心脏负担,增加心肌氧耗致心肌氧供需失衡,从而诱发心肌缺血,为避免发生急性心肌梗死等严重心脏不良事件,立即追加咪达唑仑使患者充分镇静,给予患者吸氧、迅速补液、补钾等处理。
经积极处理后患者很快恢复至正常心电图。在有创动脉、BIS监测下精准调整麻醉用药,同时加强术中血气检测以维持患者酸碱、氧合以及水电解质平衡,同时对于本例纵隔肿瘤患者采用肌松监测仪来指导肌松药的合理应用。本例患者术中输液量超出常规,但有效扩容实现了适当血液稀释,降低了血流阻力,保障了心肌灌注,改善了心肌缺血,确保患者围术期生命体征平稳,术后恢复顺利。
本病例提示麻醉科医师在今后工作中需要高度重视麻醉诱导前心肌缺血的发生,尤其是对于合并冠心病的患者,应高度关注术前禁食禁饮情况,避免心肌缺血的各种诱发因素,加强对容量、电解质的管理以及入室后做好充分的镇静处理。本病例管理不足之处在于手术团队疏于对接台手术患者术前容量管理和等待手术焦急心理的疏导及干预,应根据情况及时指导患者进饮或给予补液,注重对接台手术患者关心安慰,必要时给予适当的镇静药物或β受体阻滞药以缓解患者术前紧张。
综上所述,本例患者在入室麻醉诱导前心电监测提示心肌缺血时,麻醉科医师的快速诊断、综合分析与紧急恰当的处理至关重要,保障了患者安全,也为后续手术的顺利进行争取了机会。
来源:裴焕爽,于佳佳,孟雨,付建峰.左前上纵隔肿瘤合并陈旧性心肌梗死患者入室后突发心肌缺血的麻醉管理一例[J].临床麻醉学杂志,2022,38(10):1119-1120.
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
