作者:河北省沧州中西医结合医院骨科 刘长利
钙化性肌腱炎为羟基磷灰石钙盐结晶异常沉积到关节周围的肌腱附着处,导致关节处剧烈疼痛及活动障碍。常见发生部位多为肩关节肩袖,累及冈上肌腱最多,也有少量报道发病于髋肘腕等关节。而发生于膝关节的钙化性肌腱炎极少见,腘肌腱钙化性肌腱炎在文献内更是鲜有报道。河北省沧州中西医结合医院骨科2021年1月收治慢性腘肌腱钙化性肌腱炎1例,病史较长,确诊后保守治疗效果不佳,采用关节镜下病灶清理,术后取得较满意效果,现报告如下。
临床资料
63岁女性患者,主因“左膝关节疼痛、活动受限2个月”就诊,无外伤史,无绞锁及晨僵。查体:膝关节无明显内外翻畸形,轻度肿胀,浮髌征阴性,局部皮温略高,关节外侧间隙压痛强阳性,屈伸活动痛,拒绝行进一步体格检查。
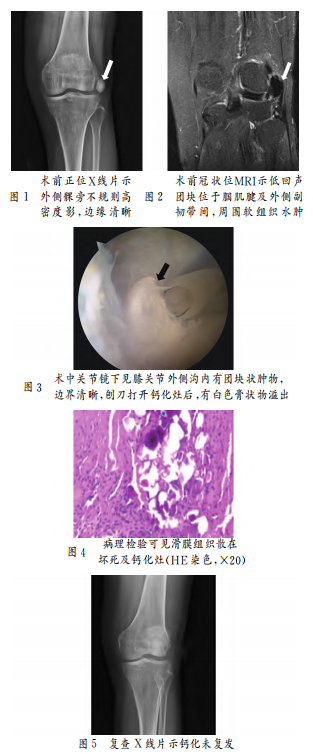
遂予以蛛网膜下腔阻滞麻醉下行关节镜下膝关节检查,术中可见关节内软骨退行性改变,交叉韧带及半月板无明显损伤。建立外上侧入路,探查膝关节外侧沟,可见滑膜轻度充血、增生,刨削清理增生滑膜,股骨外侧髁腘肌腱附着处可见2枚白色质软、团块状肿物,髓核钳钳出部分组织送
讨论
钙化性肌腱炎好发于30岁以上人群,患者一般没有外伤史,发病率10%,10%的患者呈双侧发病,女性发病率较男性稍高,绝大部分患者是无症状的。关于腘肌腱钙化性肌腱炎的报道尚属罕见,是膝关节疼痛少见的病因,临床上还没有相关的充分认识,往往出现漏诊和误诊。1955年Holden等第一次报道了腘肌腱的钙化性炎症,2例患者分别通过保守治疗和手术治疗获得痊愈。Shenoy等首次对1例患者的病灶进行了病理学检查,发现羟基磷灰石结晶和砂砾样小体散在于肌腱组织内,证实为腘肌腱钙化性肌腱炎。
该疾病机制尚不明确,病理过程类似炎性反应,由细胞介导的肌腱钙化。钙化性肌腱炎可以是原发性,也可继发于终末期肾功能衰竭、肿瘤样钙质沉着症、胶原血管病、
根据患者临床表现结合病理生理变化,Uhthoff将钙化性肌腱炎分为5期,(1)钙化前期:肌腱出现无症状的变性,腱细胞化生为软骨细胞;(2)钙化物形成期:钙盐在肌腱内开始沉积,通常呈粉末状,患者存在可能无症状,也可能存在不同程度的休息痛或活动痛;(3)静止期:多病灶的钙沉积被化生的纤维软骨细胞包绕;(4)钙化物吸收期:通常持续2周,是患者疼痛最剧烈的阶段,钙化物形似牙膏状,钙化灶内压力升高,将钙盐排出,吸收阶段的开始的标志是在沉积物的边缘出现了薄壁的血管通道,巨噬细胞和多核巨细胞包围沉积物并吞噬碎片;(5)钙化后期:疾病损伤开始愈合和修复,疼痛较之前减弱和稳定,可能会遗留关节的不适感和活动度下降。
腘肌腱是膝关节后外侧复合体的重要组成部分,拥有关节静力性和动力性双重稳定作用,被认为是膝关节的“第五韧带”。由于位置深在,孤立的腘肌腱损伤是罕见的,常见和其他结构合并损伤。因此腘肌腱在临床中常被忽略。腘肌腱钙化性肌腱炎一般表现为急性发作,膝关节外侧局部压痛明显、红肿,局部皮温高,患肢不能负重,可能会因疼痛和肌肉
影像学检查首选X线,可显示肌腱止点附近1cm左右、数量不一、大小不等、形状不规则的钙化影,在形成期或钙化后期也有可能为斑点状或云雾状钙化。MRI显示周围软组织炎症
本例患者发病较急,既往无创伤病史,外侧间隙压痛明显,X线下可见股骨外侧髁不规则钙化影,MRI可见多发低信号影,病史较长,可以诊断慢性腘肌腱钙化性肌腱炎。患者保守治疗欠佳,予以关节镜下钙化灶清理,术后症状快速缓解,通过病理检查进一步证实为钙化性肌腱炎。本研究的病例表明,腘肌腱钙化肌腱炎的自然病程与冈上肌钙化性肌腱炎相似,并与影像学诊断密切相关,对于两者的治疗,具有借鉴意义。
目前治疗方案多参考其他部位的钙化性肌腱炎的治疗。可以选择制动、口服非甾体类药物、超声下引导局部针刺抽吸加类固醇类药物注射、体外冲击波治疗、物理治疗等,通过保守治疗,大多数患者可以取得满意效果。对于急性起病、疼痛剧烈、保守治疗无效或慢性反复发作、病程较长的患者,可以选择手术治疗切除钙化灶。切开进行钙化灶的清理早期效果好,但是创伤较大,对外侧结构有所破坏。随着关节镜技术的快速发展和普及,关节镜下治疗手术创伤小,术中可以充分探查关节腔内病变、清理增生、充血滑膜,术后疼痛轻、切口美观,早期即可开始功能锻炼,患肢功能恢复快,是手术治疗不错的选择。术中钙化灶清除应彻底,是取得确切疗效的关键。手术时小心操作、注意清理范围,避免对腘肌腱产成意外的破坏,造成膝关节的不稳定。手术结束时,应彻底冲洗关节腔,清除钙化残余物。
综上所述,腘肌腱钙化性肌腱炎在临床中较为少见。无创伤病史的膝关节
来源:实用骨科杂志2022年12月第28卷第12期
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
