作者:曲冬冬,刘伟,梁亚楠,济南市妇幼保健院麻醉科
产妇,47岁,158cm,63kg,因“停经39+5周”入院待产。入院当日,产科医师向产妇及家属交代病情,虽然产妇无经阴
入院诊断“G3P1L1孕39+5周,左枕前位”。入院第2日,产妇规律宫缩,宫口开大2cm,VAS疼痛评分9分,拟行硬膜外分娩镇痛。上午11:08,产妇入麻醉操作间,心电监护:HR78次/分,BP128/77mmHg,SpO299%。取右侧卧位,蜷腿,勾头,使用1%利多卡因4ml局麻后行L2-3间隙穿刺,配合阻力消失和负压试验确定穿刺针在硬膜外腔后头向置管4cm,回抽未见脑脊液及血液。
11:22由穿刺
11:35产妇突然出现双上肢抽搐、意识消失、
考虑产妇
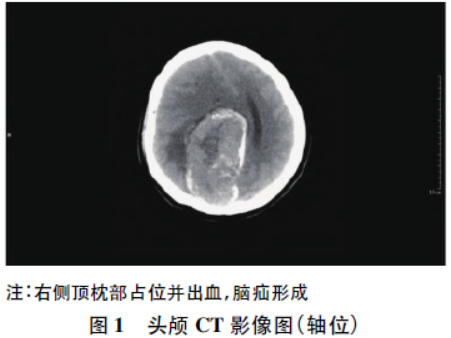
讨论
椎管内分娩镇痛不仅有效减轻宫缩痛,还可为器械助产或产程中转剖宫产提供快捷、良好的麻醉效果。分娩镇痛在临床中的广泛应用,推进了舒适化医疗的发展,同时也对麻醉科医师提出了更高的挑战。本例产妇为47岁的高龄产妇,孕期未做过系统的产检,产妇及家属否认孕期有头痛、呕吐等颅内压增高的症状,否认神经系统缺损或刺激症状。在宫缩间歇再次详细询问了病史,产妇并未主诉神经系统相关的症状或体征。
产妇入院前的常规体格检查以及相关的实验室检查均正常,使评估忽视了妊娠合并颅内肿瘤的可能性。对于高龄孕产妇,麻醉前应特别重视神经系统症状与体征,对于伴有持续头痛、精神状态改变、
对于妊娠合并脑膜瘤的产妇,脑膜瘤血运丰富,妊娠期血容量增加,水钠潴留增加,导致脑膜瘤生长加快,肿瘤体积增大,压迫临近组织,影响脑部血液回流,增加颅内压,导致脑出血几率增加。据文献报道,妊娠晚期瘤体血管壁完整性遭到破坏,导致瘤壁变薄,失去对血流的调节能力,当血压异常升高时,更容易破裂出血。此外,
在自然分娩过程中,产妇宫缩和用力屏气均可增加腹内压和胸内压,胸内压增高使脑部血液回流障碍,颅内压增高,作用于脆弱的血管上,进一步增加脑出血几率。上述原因均构成该产妇脑膜瘤破裂出血的病理生理学基础。本例产妇呈急性发作病程,早期出现头痛、呕吐、抽搐等症状,容易与子痫抽搐及麻醉后其他合并症如硬脊膜穿破后头痛相混淆,如何早期识别与处理成为其中的难点。子痫合并高血压脑病的产妇,通常BP≥180/120mmHg,头痛常常是高血压脑病最早出现的症状,多数为全头痛或额顶部疼痛明显,伴有恶心、呕吐,当血压下降后头痛可得以缓解。
硬脊膜穿破后头痛,发病较晚,一般在12~72h发生,且通常与体位有关。Heeman等建议当产妇在麻醉后出现延时或者逐渐加重的头痛、抽搐以及无法解释的意识改变时,应及时排除颅内血肿的可能性。因此,排除麻醉操作失误后,对于椎管内分娩镇痛后短时间内出现的头痛,为了鉴别头痛的病因,应及时进行CT等影像学检查。一旦确诊,应请神经外科会诊,有手术指征者应及时行手术治疗。
随着三孩政策的实施以及椎管内分娩镇痛的广泛应用,高龄孕产妇的比例也越来越高,对于大于35岁的高龄孕产妇而言,孕期接受产前保健,特别是神经影像学检查对预防
来源:曲冬冬,刘伟,梁亚楠.分娩镇痛后脑膜瘤破裂出血一例[J].临床麻醉学杂志,2022,38(06):669-670.
 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像  张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级  迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿 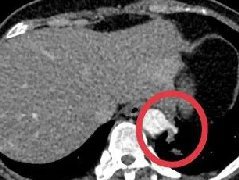 肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔 
