作者:空军军医大学第二附属医院骨科 杨帆
加速康复外科(ERAS)以循证医学证据为依据,采取一系列处理措施降低患者围手术期生理以及心理应激反应,减少并发症发生率,从而实现加速康复目的。现有的研究结果证明各种加速康复措施的严格执行可以显著缩短康复时间,减少术后并发症。出血控制是脊柱外科加速康复工作的重要组成部分,在加速康复工作中处于核心地位,其可有效减少出血和应激反应,降低输血率,缩短住院时间,提高患者治疗满意度。孙天胜等在《中国脊柱手术加速康复—围术期管理策略专家共识》一文中对加速康复在脊柱手术中的应用提供了规范和指导。近年来脊柱外科加速康复方案已得到快速发展,笔者对近年来加速康复领域中脊柱手术出血控制的相关研究和进展作一综述。
脊柱手术出血的危险因素
吸烟是脊柱手术的危险因素,研究发现在腰椎手术患者中,日吸烟量每增加20支,术中出血量就增加328mL。术前服用抗凝类药物也可能导致出血量的增加,华法林是减压、融合以及固定等脊柱手术出血量增加的危险因素。研究指出术前7d停用华法林可显著降低术中出血量。使用阿司匹林也会增加术中出血量,使用阿司匹林后大出血的发生率为4.6%。关于氯吡格雷的相关研究较少,有文献报道围手术期继续使用氯吡格雷的患者出血量无明显变化,然而术后平均引流量将增加54mL。此外在众多失血相关危险因素研究中,有学者指出更多的融合阶段以及较大的身体质量指数会增加脊柱手术的术中出血量。研究指出多节段脊柱融合平均术中出血量为1039mL,而单、双节段脊柱融合手术仅为489mL、501mL;正常体重与肥胖患者的平均术中出血量差异高达227mL。
脊柱手术出血的危害
脊柱手术术中出血量较大,容易造成血红蛋白降低。在控制混杂因素后,血红蛋白每下降10%,发生一种或者多种围手术期并发症的风险增加27%,医院感染的风险增加近2倍。脊柱手术中异体血液输注量较高可能导致感染、血栓形成、住院日延长等情况。有研究纳入36901例择期行脊柱手术的患者,其中3262例在手术期间或术后接受了输血,与未输血的患者相比,住院时间延长、术后并发症发生率增加。术中出血量过大、输血都与各种不良预后密切相关,这提示医师在围手术期间要加强对术中出血量的控制。
脊柱手术出血的控制
控制贫血 术前贫血是脊柱手术中需要异体输血的危险因素,接受输血的患者总体并发症发生率明显高于未接受输血者。因此术前矫正贫血可有效控制出血量,NATA指南建议择期手术的患者在术前血红蛋白值应处在正常范围内(女性≥120g/L,男性≥130g/L),以符合WHO的2C级标准。对于贫血患者,要根据其具体病因进行针对性治疗;常见的缺铁性贫血患者,可适当给予铁剂(若术中出血量超过500mL,应考虑静脉补铁),也可在术前使用红细胞生成素。
术前预存血液 术前预存血液主要用于术中出血量较大的骨科手术,能够减少异体输血量,然而该方法有增加贫血的风险,因此也受到质疑。Brookfield等发现腰椎融合术中术前预存血液与未术前预存血液患者的术中出血量接近,其认为对于凝血功能正常的患者行腰椎融合术,术前献血无益。Kennedy等评估多节段后路腰椎手术术前预存血液的效果,发现术前预存血液者血红蛋白和红细胞压积较低,血红蛋白和捐献的血液单位数呈负相关。
抗血小板和抗凝药物的管理 阿司匹林是最常见的抗血小板药物,有研究比较术前继续服用阿司匹林和服用安慰剂的疗效,发现停用阿司匹林不会导致血栓发生率增高,但发现术前和术后早期服用阿司匹林的患者大出血的发生率增高。而Goes等则发现是否停用阿司匹林对围手术期出血量不会造成影响。有文献指出在使用阿司匹林后,花生四烯酸和肾上腺素对血小板聚集的反应效率显著降低,适时停用阿司匹林能够促进正常凝血系统的恢复。不同的药物停用时间不同,研究指出抗凝血剂包括:华法林(术前至少停用5d)和Xa抑制剂(术前停用2~3d);抗血小板聚集的药物:阿司匹林或氯吡格雷(术前停用7~10d);非甾体类抗炎药包括:布洛芬、酮咯酸(术前停用1d);依托度酸、吲哚美辛、萘普生(术前停用2d);美洛昔康和萘普生(术前停用4d);吡罗昔康(术前停用10d)。
控制性降压 控制性降压是一种麻醉干预措施,主要通过血管扩张剂把平均动脉压控制在一定水平(通常为50~65mmHg),从而减少术中出血量,便利手术操作。相关研究多集中于青少年特发性脊柱侧凸,文献报道在作手术切口时就诱导低血压麻醉可减少33%的术中出血量;而血压升高会使术中出血量增加29%。但后续的多项研究认为畸形矫正患者进行控制性降压至较低水平会增加脊髓损伤风险。对于伴高血压病的患者,控制性降压的水平则应有所增加。研究显示对于行后路腰椎融合术的老年患者,应将平均动脉压控制在75mmHg,相比于65mmHg,其能够满足减少术中出血量和异体输血的需求,并且对肾功能和氧供应影响不大。对于脊髓缺血性损伤高风险手术者,不建议术中行控制性降压,并且需将平均动脉压维持在85mmHg以上,以维持脊髓灌注。
温度管理 低体温是术中出血量增加的另一项危险因素。低手术室温、室温液体输注、麻醉诱导以及手术部位显露等多种因素共同作用会导致患者低体温。Rajagopalan等发现轻度低温会增加约16%的术中出血量,并增加约22%的输血相对风险。有学者发现低体温与输血需求增加相关,该结论与许多随机试验结果一致。术中预防低体温十分关键,主要措施包括空气加温、穿暖衣、使用加温毯、穿保暖袜等。
体位选择 脊柱手术术中的体位对于减少术中出血量有着重要意义。由于人体椎静脉系统没有瓣膜的存在,并且椎静脉系统的一些节段性侧支和胸腔、腹腔内的静脉有着广泛的吻合,腹压增高会传导到下腔静脉进而引起椎管内静脉丛压力升高,从而增加出血量。在俯卧位的脊柱手术中,减少腹部的压力尤为重要。术中可使用软垫悬空胸、腹部。此外专用的脊柱支架能够减轻腹部的压力从而减少出血量。Allen脊柱手术体位床是目前设计先进、功能全面的手术床,在Allen手术床上进行手术可以降低腹内压减少失血,Maquet热调节垫组的患者腹内压则适度增加;而使用Wilson支架以及更长的俯卧时间会导致更高腹内压从而导致术中出血量增加。
脊柱手术中药物应用 脊柱手术中应用的药物主要包括抗纤维蛋白溶解类药物、新型纤维蛋白胶(由动物胶原、戊二醛和人凝血酵素组成)、重组因子Ⅶ、纤维蛋白原、巴曲酶等,目前相关研究多集中于抗纤维蛋白溶解药物方面,其主要通过竞争性阻断纤维蛋白溶解级联反应中的纤维蛋白溶酶原,阻碍纤维蛋白和血凝块的降解,从而减少术中出血量。常用的抗纤维蛋白溶解类药物有抑肽酶、氨甲环酸和6-氨基己酸等。抑肽酶可以减少复杂成人脊柱畸形手术中的出血量,但也可能增加急性肾衰竭的风险,目前在临床上已较少使用。近些年,学者们更多地关注氨甲环酸和6-氨基己酸这两种药物。Li等的Meta分析指出使用抗纤溶药物可以降低脊柱手术患者围手术期间的出血量和输血需求,在减少出血量和输血量等方面,氨甲环酸比6-氨基己酸等更有效,且无证据表明使用抗纤溶药物是脊柱手术患者出现血栓栓塞的危险因素。
在氨甲环酸的给药方式方面,虽然静脉输注已被证明是减少复杂脊柱手术中输血需求和围手术期出血量的有效方式,但局部应用氨甲环酸正在成为另一种流行的选择。研究发现腰椎融合手术缝合切口前,将手术区域浸入到氨甲环酸5min,能够减少术后约136mL的出血量。但在硬膜外局部应用氨甲环酸存在风险,可能会诱发癫痫和肌肉痉挛,甚至导致死亡。此外也有学者提出采用口服氨甲环酸来减少术中出血量。研究发现静脉注射或口服氨甲环酸在胸腰椎融合手术中减少术中出血量的效果相似,并且由于给药成本较低,口服氨甲环酸是一种很好的替代静脉注射的方式。
微创理念 微创手术可以减少出血量,对于腰椎间盘突出症,有前瞻性随机对照研究比较了开放式腰椎间盘切除术和显微内镜下椎间盘切除术的临床疗效,发现两种术式临床疗效相近,而显微内镜下椎间盘切除术在术中出血量方面具有一定优势。也有学者指出椎间孔镜手术的平均输血量较低。此外,微创手术除了减少术中可见出血外,还有减少术后隐藏出血的优势。在脊柱转移瘤的治疗方面,Pennington等发现与开放手术相比,采用微创手术治疗的患者术中出血量显著降低。随着微创理念的不断深入,在减少术中出血量方面,微创手术逐渐成为临床医师的优先选择。
术中血液回收 手术期间可以通过自体血液的回输来减少异体血液的输注。在脊柱手术中血液回输研究主要集中在脊柱畸形矫正方面,有学者分析脊柱侧凸术中使用血液回收系统来减少异体输血的有效性,发现血液回收能有效降低异体输血率。对于自体血回输的阈值要求,专家共识指出,对于术前血红蛋白值<100g/L的患者,建议术前常规备血,可根据术中具体情况决定输血与否,无需常规使用自体血回输技术;但术中预估出血量>人体总血容量的15%或>400mL,建议采用自体血回输技术。
脊柱外科手术的出血控制仍是医师所面临的一个严峻问题,深入理解加速康复中血液管理的观念对于减少脊柱手术出血具有重要意义。目前,脊柱手术术中出血量的控制需要多个层面的处理,包括术前控制贫血、采用控制性降压技术、止血类药物应用、核心温度保护等一系列措施;这些措施的综合应用,能降低患者出血,加速患者康复。然而在停用抗凝药方面,伴慢性病的老年患者行脊柱手术前是否需要停用阿司匹林、氯吡格雷等药物目前还存在争议。在控制性降压方面,控制出血和降低脊髓缺血风险的平衡也需要进一步的研究证明。此外,多个措施的综合使用以及治疗成本方面也是未来需考虑的问题。
来源:中国骨与关节损伤杂志2022年9月第37卷第9期
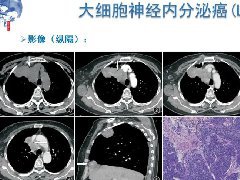 纵隔大细胞神经内分泌癌1例CT影像
纵隔大细胞神经内分泌癌1例CT影像 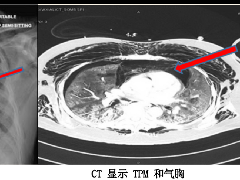 张力性纵隔气肿影像表现及严重度分级
张力性纵隔气肿影像表现及严重度分级 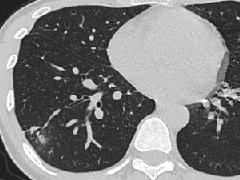 迅速增大的肺部结节,首先考虑良性,确诊需要肺穿
迅速增大的肺部结节,首先考虑良性,确诊需要肺穿  肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!
肺隔离症:易误诊为肺癌的占位性病变,肺穿刺禁忌!  肺段与肺内管道应用解剖
肺段与肺内管道应用解剖  肺转移瘤的十种不典型CT表现
肺转移瘤的十种不典型CT表现  肺内淋巴结的CT表现特点及与病理对照
肺内淋巴结的CT表现特点及与病理对照  肺实变与肺不张的CT鉴别诊断
肺实变与肺不张的CT鉴别诊断  医生现身说法,这五种忙帮不得!
医生现身说法,这五种忙帮不得!  北大教授:要真正让医务人员有阳光体面的收入!医
北大教授:要真正让医务人员有阳光体面的收入!医  为值夜班的医生护士鼓与呼:请给我们更多关注!
为值夜班的医生护士鼓与呼:请给我们更多关注!  广东拟取消医院用药数量限制,满足患者多样性需求
广东拟取消医院用药数量限制,满足患者多样性需求  博士、硕士入职就给精装房!又有医院不惜下血本招
博士、硕士入职就给精装房!又有医院不惜下血本招  历时7年之久,温医生宣判无罪!
历时7年之久,温医生宣判无罪!  重磅!四川发文:严禁限制医生多点执业
重磅!四川发文:严禁限制医生多点执业  与真人医生诊断一致性达96%:AI医生应用前景广阔
与真人医生诊断一致性达96%:AI医生应用前景广阔