作者:段宗锟,唐晓平,川北医学院附属医院神经外科
1.临床资料
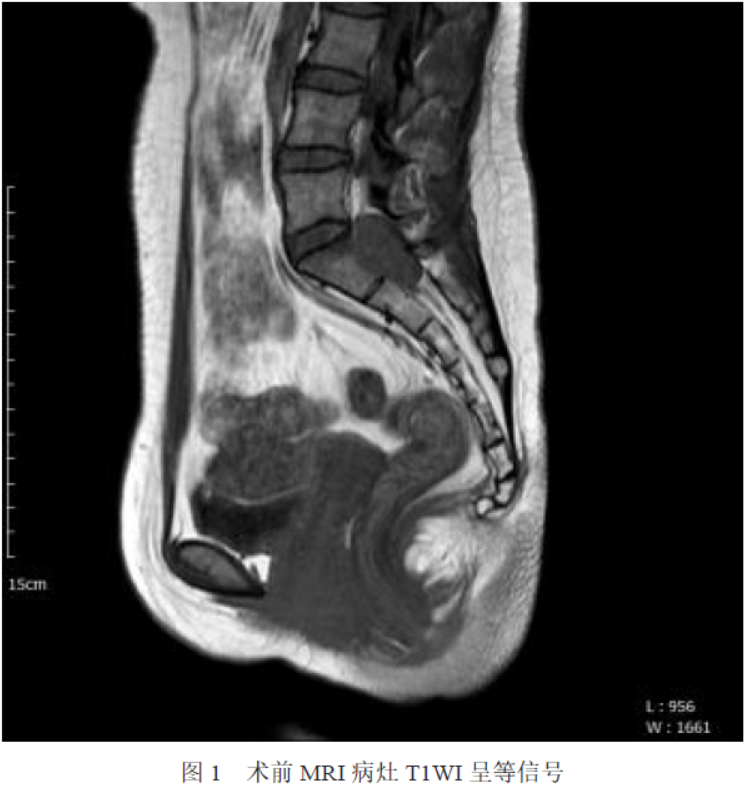
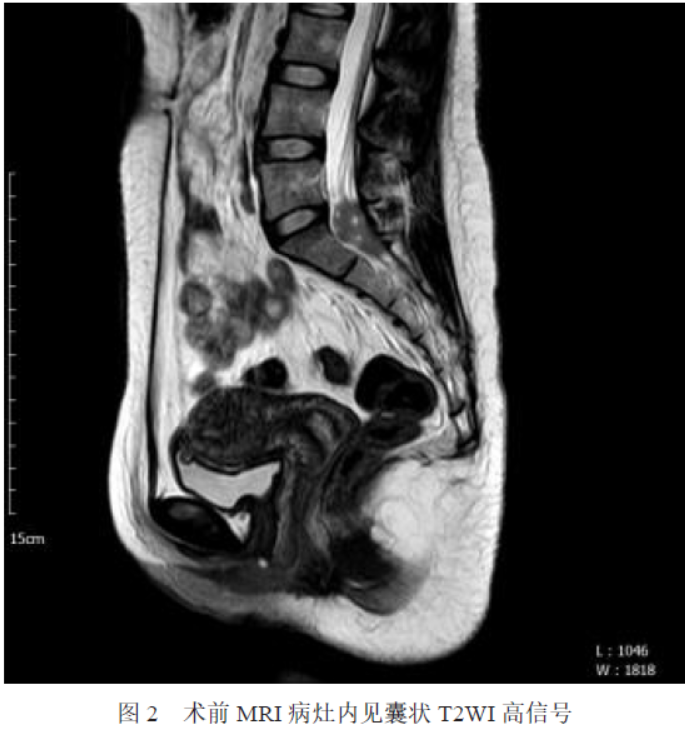
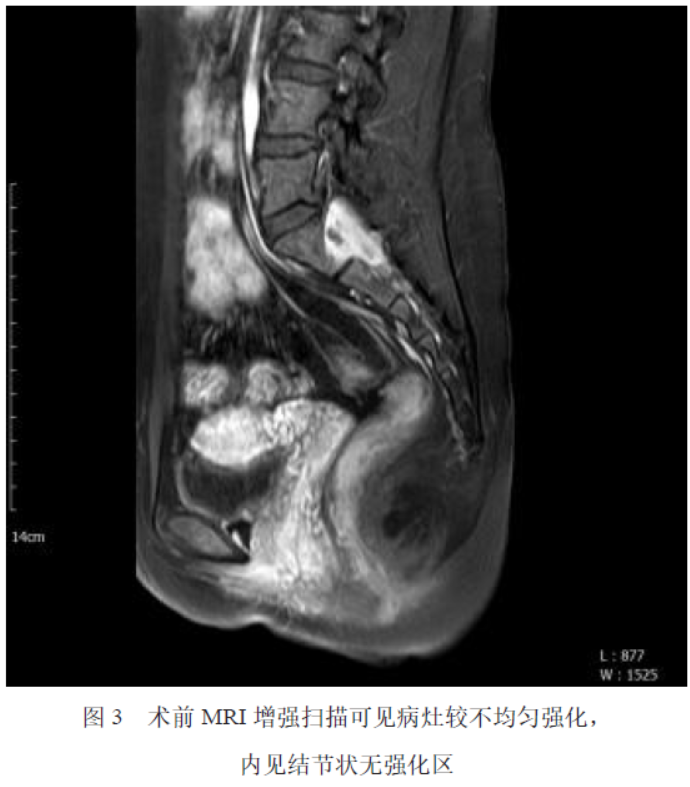
患者,女,25 岁,因“左下肢麻木、疼痛5 月余”就诊于我院神经外科,入院专科查体:神志清楚、对答切题、遵指示运动,双侧瞳孔等大等圆3.0 mm,对光反射均灵敏,四肢肌力及肌张力未见异常,生理反射存在,病理反射未引出,患者骶尾椎MRI 提示:骶管内(约平S1-2)见大小约3.0 cm×1.8 cm×3.2 cm 片状异常信号影,T1WI 呈等信号(见图1),T2WI 呈等、稍高信号,其内见囊状T2WI 高信号(见图2),增强扫描可见病灶较不均匀强化,内见结节状无强化区(见图3)。入院诊断:骶管内外沟通性占位。
入院后积极完善相关术前检查及完善术前准备,在全麻下行“骶1- 2 椎管内病损切除术”。术中见:病变位于骶1-2 椎管内左侧,病变与两根粗大的神经根关系密切,触之质地较脆,血供丰富,病变将椎管内硬膜囊压迫严重。患者术中冰冻病理提示:骶管内良性肿瘤性病变,最终病理诊断为:“骶管占位”肿瘤,待免疫组化染色辅助诊断。
免疫组化:CK(-),EMA(+ -),Ki-67(+,约25%),S100(+),Dessmin(-),CD34(-),GFAP(-),Syn(-),D2-40(灶状+),SSTR2(-),E-Cad(-),SOX10(-),SOX-2(+),PR(-),CD56(+),STAT6(-),Calponin(+),INI-1(+),TLE-1(+),p16(部分-),H3K27me3(-)。
本例“骶管占位”镜下为排列密集的短梭形或圆形肿瘤细胞,细胞有异型性,核分裂象易见(约15 个/HPF)。结合HE形态和免疫组化结果:“骶管占位”考虑为软组织肉瘤,结合临床(肿瘤与神经根关系密切),首先考虑恶性神经鞘瘤。
四川大学华西医院会诊病理报告:查见肿瘤,呈卵圆形,梭形,结合免疫组化结果诊断为软组织肿瘤,类型首先考虑外周神经鞘膜肿瘤(恶性),FISH 检测显示本例肿瘤存在EWSR1 基因异位,这种情况在外周神经肿瘤极为罕见。此患者术后至我院肿瘤科进一步行放化疗,目前随访患者四肢活动可,无麻木感,仍定期于我院行放化疗。
2.讨论
恶性周围神经鞘瘤是一种发病率极低的起源于外周神经侵袭性软组织肉瘤,来源于Schwann 细胞,又被称为Schwann 氏细胞瘤,可发生于人体的各个部位,在一般人群中发病率约为十万分之一,且患者预后差。本文报告1 例位于椎管内的恶性神经鞘瘤,通过分析病因、流行病学、影像学特征、病理学特征及目前治疗方案,探讨并复习恶性神经鞘瘤的相关知识要点。
2.1 病因、流行病学
约50% ~ 60% 的MPNST经神经纤维瘤病恶变而来,本病多见于头颈部及肢体,躯干处发病亦可见于临床,但发病率较低,MPNST 在人群中发病率约为0.001%,约占软组织肉瘤的6%,好发于中青年,男女无性别差异,椎管内MPNST临床主要表现为进行性增大的肿物,伴或不伴肿物引起的神经压迫症状、远处肢体麻木及放射性疼痛等症状。
2.2 CT 及MRI 特点
有研究发现MPNST 的CT 表现为界限清楚、等密度或低密度的肿块,增强扫描强化不明显,MRI 表现为成分较混杂、边界清楚的肿块,部分病例T2WI 可见由于肿瘤内部坏死囊变而形成的高信号区,增强扫描强化不均匀,本例患者MRI 可见T2W1 可见病灶内部不均匀强化区,增强不均匀强化。
脊柱MPNST 的发病率极低,CT 和MRI 表现缺乏特征,不易与良性肿瘤鉴别,但是影像学如发现以下征象,则应考虑MPNST 的可能。①肿块与神经根粘连密切,相应的神经孔增宽;②肿块较大,CT 密度或MRI 信号不均,边缘呈分叶状,中央有坏死灶或血供丰富,增强扫描呈不均匀强化;③周围软组织
2.3 病理学特征
MPNST 表现为黏附的外生性肿块,坏死和
2.4 治疗方案
目前,MPNST 唯一且有效的治疗手段是完全手术切除以达到阴性切缘,MPNST 对放疗和化疗的敏感性较低,放化疗方案相对有限,Kroep 等对175 例恶性神经鞘瘤患者的一线化疗研究发现多柔比星单药化疗或多柔比星(75 mg/m2)/ 异
综上所述,MPNST 为罕见的软组织肉瘤,大部分由有神经纤维瘤病恶变而来,恶性程度高,预后差,影像学易误诊为良性肿瘤,病理学诊断是诊断MPNST 的重要依据,H3K27me3 缺失是MPNST关键表观遗传标志物,对诊断具有较高的特异性,MPNST 的目前治疗唯一有效手段仍是手术治疗,尽管有关研究发现化疗可能有效及新的治疗靶点,但MPNST 患者发病率低,病例少,未来需进一步多中心、大样本进一步研究化疗的临床试验进一步证实化疗的有效性。
来源:段宗锟,唐晓平. 1例椎管内恶性神经鞘瘤诊治报告并文献复习[J]. 医药前沿,2023,13(2):115-117.